Covid-19 vede u části lidí k následkům trvajícím minimálně několik měsíců. Únava, ponámahová nevolnost, či „brain fog“ jsou jedny z nejčastějších přetrvávajících příznaků, a to i u pacientů s lehkým průběhem nemoci. U pacientů s dlouhotrvajícími následky covid-19 tak je podstatné zvažovat diagnózu myalgické encefalomyelitidy/syndromu chronické únavy (ME/CFS). I když lze u většiny osob s přetrvávajícími příznaky čekat plné či částečné uzdravení, existuje riziko dlouhodobé invalidity části pacientů, na které by se Česká republika měla připravit.

Pandemie covid-19 způsobuje závažné dopady na zdraví obyvatel i ekonomiku po celém světě. Ačkoliv je většina pozornosti v naší zemi i celosvětově upřena na boj s jejími akutními dopady (omezení počtu úmrtí, přetížení nemocnic, kompenzace ekonomických dopadů), po více než roce našeho boje s touto pandemií se pozornost začíná ubírat rovněž k jejím středně a dlouhodobým následkům. V této souvislosti jsou v poslední době skloňovány termíny jako „Long Covid“, „Long Haul Covid“ nebo „PASC = Post-acute Sequelae of COVID-19 syndrome“ (o tomto tématu jsme psali také zde). Pozorování protrahovaného poinfekčního syndromu spojeného s intolerancí zátěže nám připomíná, že menšina lidí se po prodělání různých infekcí plně nezotaví, a my nevíme proč. Tento článek si klade za cíl stručně shrnout naše poznatky o poinfekčních syndromech únavy a zhodnotit, co lze očekávat ohledně možnosti rozvoje podobného syndromu typu „chronický únavový syndrom“ u části lidí po prodělání covid-19.
Co je to myalgická encefalomyelitida/syndrom chronické únavy (ME/CFS)
ME/CFS je syndrom charakterizovaný intolerancí námahy a dramatickým poklesem výkonnosti spojený převážně s neurologickými a imunologickými projevy. U pacientů s tímto syndromem existuje patologická reakce na výdej energie, který pro běžného člověka může být i zcela zanedbatelný. Tato patologická reakce je spojena se zhoršením symptomů (PENE = Post-Exertional Neuroimmune Exhaustion, ponámahové neuroimunitní vyčerpání) a nástupem charakteristické ponámahové nevolnosti (PEM = Post-Exertional Malaise). Doprovodným příznakem je chronická únava, která je často velmi silná, nicméně mnoho pacientů ji nepopisuje samu o sobě jako nejhorší příznak. Velmi typické jsou rovněž poruchy kognice (brain fog, mozková mlha) a příznaky související s poruchou autonomního nervového systému. Limit tolerované zátěže u pacientů může být různý, nicméně pro diagnózu[1] ME/CFS je nutný výrazný pokles výkonnosti v porovnání se stavem před počátkem onemocnění, který musí trvat minimálně 6 měsíců. Odhaduje se, že pouze zhruba 25 % pacientů s ME/CFS je schopno nadále vykonávat zaměstnání (většinou na částečný úvazek) a 25 % je zcela nebo do velké míry upoutáno na lůžko. Prevalence ME/CFS v České republice se odhaduje zhruba na 10 000–50 000 osob. Zvýšená prevalence je u žen.
Příčina ME/CFS není v tuto chvíli objasněna, nicméně existují poznatky o zánětlivé etiologii nejasného původu. Předpokládá se vliv imunitního systému v centrální nervové soustavě.[1,2] Mezi hlavní dva modely etiologie ME/CFS patří „nesterilní“ model, tedy model přetrvávající imunitní odpovědi vůči persistujícímu patogenu, a model „sterilní“ (hit-and-run model) hovořící o dlouhodobě dysregulované imunitní odpovědi vyvolané počátečním spouštěčem, který dále k etiologii nepřispívá.
Přibližně ve třech čtvrtinách případů je jako počátek tohoto syndromu udávána infekce, nejčastěji virová. Původce této infekce je někdy znám (infekční mononukleóza, C. Burnetii, nebo např. Ross River virus) někdy je spouštěcí infekce pouze subjektivně popisována jako chřipková epizoda, případně jako období vracejících se chřipkových epizod.
Popis ME/CFS je historicky silně spjat s jeho epidemických výskytem. Pojem „myalgická encefalomyelitida“ (ME) byl zaveden britskými lékaři Achesonem a Ramsayem, kteří studovali řadu lokálních epidemií tohoto onemocnění ve čtyřicátých a padesátých letech minulého století. Některé z těchto epidemií propukly v podobném čase a místě jako outbreaky poliomyelitidy, nicméně pacienti se prezentovali s mírnějším a chroničtějším klinickým obrazem, který byl popisován jako „abortivní poliomyelitida“ nebo „atypická poliomyelitida“. Po slavné epidemii v Royal Free Hospital v Londýně v roce 1955, ve které onemocněla tímto onemocněním velká část zdravotního personálu, byl zaveden název „myalgická encefalomyelitida“. U části pacientů v těchto epidemiích byl pozorován protrahovaný poinfekční syndrom který bychom dnes diagnostikovali jako ME/CFS. Existují rovněž další názvy z této doby vztahující se k pozorovaným outbreakům, jako například „Royal Free disease“ nebo „Islandská nemoc“ podle rozsáhlé epidemie ME v oblasti kolem města Akureyri na severním Islandu.
Pozorování podobného nebo shodného syndromu však velmi pravděpodobně sahá déle do minulosti. Například již William Osler v roce 1905 v rámci konceptu neurastenie popisoval syndrom, který je „v některých aspektech fyzickým protipólem nepříčetnosti“ a „může následovat infekční onemocnění, zejména chřipku, tyfoidní horečku nebo syfilis.“[3]
Obdobně, termín „Chronic Fatigue Syndrome“ (CFS) vznikl jako reakce na epidemii v Incline Village v USA v roce 1984. Na základě této lokální epidemie a obecně vzrůstajícího povědomí o tomto syndromu jmenovalo americké Centrum pro kontrolu a prevenci nemocí (CDC) komisi, která měla za cíl vytvořit definici pro jeho popis a výzkum. Tato komise, vedená epidemiologem Gary Holmesem, nejdříve pracovala s hypotézou, že se jedná o chronickou EB virózu, později po nedostatku důkazů pro tuto hypotézu poněkud nešťastně zvolila termín CFS.
Tento termín je dlouhodobě kritizován pro jeho nepřesnost a přílišnou vágnost. Jeden z členů Holmesovy komise, lékař Anthony Komaroff, později uvedl, že zavedení definice CFS „byla velká chyba, protože označení CFS podle mého názoru a názoru mnoha lidí to onemocnění trivializuje a stigmatizuje. Vzbuzuje pocit, že není důležité nebo že dokonce neexistuje jako takové“.
Lze tedy říci, že jakkoliv ani jeden z názvů ME a CFS nelze považovat za ideální, oba jsou výsledkem poinfekčního výskytu tohoto syndromu a pokusů medicíny tento fenomén uchopit a popsat.

Poinfekční syndromy únavy jsou spojeny s různými patogeny
Porozumění výskytu poinfekčních syndromů typu ME/CFS je často komplikováno příliš redukcionistickým vnímáním na základě únavy a různou kvalitou a metodologií epidemiologických studií. Nejlepší představu lze asi získat z prospektivních studií, které sledují velkou kohortu zdravých lidí, vyčkávají, kdo z nich dostane infekci, a pak sledují u těchto lidí následky.
Například Australská studie[4] zkoumala výskyt poinfekčních syndromů v regionu Dubbo, který má přibližně 100 000 obyvatel, během období pěti let. V této studii byly monitorovány infekce virem Epstein-Barrové (infekční mononukleóza), Ross River virem (virus endemický v Austrálii způsobující „epidemickou polyartritidu“) a bakterií Coxiella burnetii způsobující Q horečku. Bylo zjištěno, že tyto infekce u minority pacientů zanechávají „protrahované onemocnění charakterizované extrémní únavou, muskuloskeletální bolestí, neurokognitivními problémy a výkyvy nálad“. Fenotyp této nemoci byl relativně uniformní po všech třech sledovaných infekcích a jeho prevalence byla 35 %, 27 %, 12 % a 9 % po 1, 3, 6 a 12[4] měsících po akutní infekci. U pacientů s protrahovaným syndromem po infekční mononukleóze z této kohorty byl identifikován vzorec genové exprese korelující s klinickým obrazem.[5]
Jiná prospektivní studie[6] zkoumající následky infekční mononukleózy provedená v USA na vzorku mladých lidí ve věku 12–18 let došla k velmi podobným závěrům. Z 301 pacientů, kteří prodělali v této studii infekční mononukleózu, splňovalo 13 %, 7 % a 4 % pacientů diagnostická kritéria pro CFS po 6, 12 a 24 měsících.
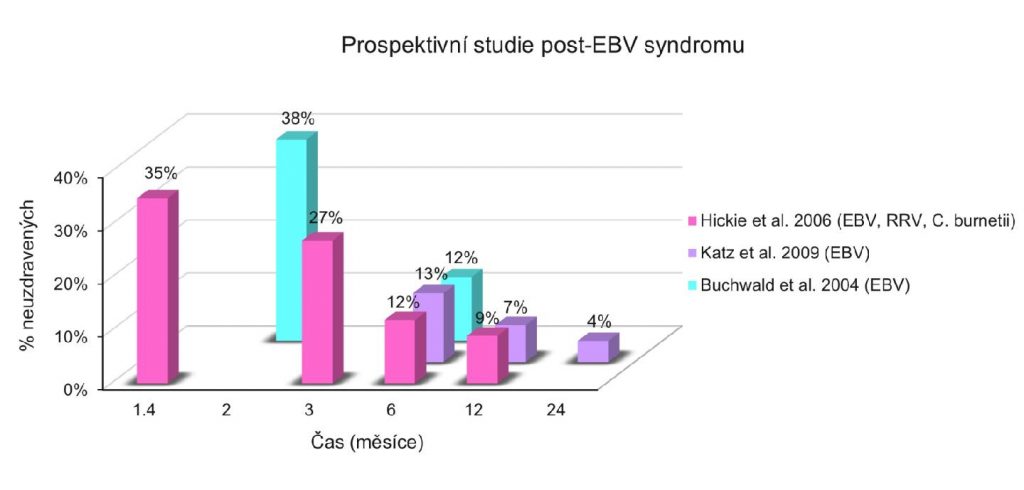
Buchwald et al.[7] zkoumali chronické následky infekční mononukleózy u pacientů ve věku 14–28 let a zjistili podobné výsledky, kdy 38 % a 12 % pacientů po 2 a 6 měsících udalo, že nejsou vyléčeni. U těchto pacientů bylo popisováno „persistující onemocnění charakterizované únavou a nízkým stupněm fungování“. Jako možný prediktor tohoto syndromu byla identifikována hladina některých interleukinů.[8,9]
Zvýšená incidence ME/CFS a IBS (syndrom dráždivého tračníku) byla zaznamenána dokonce i v souvislosti se střevním parazitem Giardia lamblia, který je běžně považován za relativně neškodného parazita způsobujícího průjmové onemocnění. Po outbreaku Giardie z vody v Norsku v roce 2004, ve kterém bylo nakaženo přibližně 2 500 lidí, byla tato kohorta poměrně detailně sledována v několika follow-up studiích. Po pěti letech od epidemie, z těch, kteří popisovali přetrvávající chronickou únavu, 43 % splňovalo diagnostická kritéria pro ME/CFS, 13 % bylo diagnostikováno idiopatickou chronickou únavou (chronickou únavou neznámého původu). 51 % z obou těchto skupin bylo práce neschopno, oproti 0 % z těch, kteří po outbreaku nepociťovali následky.[10] U pacientů s ME/CFS a IBS v této kohortě byly nalezeny imunologické abnormality nejasné interpretace, zejména zvýšený počet CD8+ T-lymfocytů u IBS pacientů a nižší počet NK buněk u ME/CFS pacientů.[11] Snížený počet a zejména snížená cytotoxicita NK buněk je obecně často nalézána u pacientů s ME/CFS.
Dodatečná studie kvality života u těchto pacientů došla k závěru, že ačkoliv tito lidé žili před počátkem onemocnění normálně aktivní životy, po vypuknutí obtíží u nich nastala „invalidita způsobená fyzickými, kognitivními, emočními a neurologickými příznaky, problémy se spánkem a intolerancemi“. Bylo zjištěno, že stupeň postižení se lišil u jednotlivých pacientů a fluktuoval v čase, mnoho z nich nebylo schopno pokračovat v zaměstnání nebo studiu, někteří z účastníků potřebovali v nejhorších obdobích péči druhé osoby.[12] Zvýšená prevalence chronické únavy a IBS byla s touto epidemií Giardie asociována i po deseti letech od jeho vypuknutí.[13]
Rovněž často diskutovaným poinfekčním syndromem je tzv. post-boreliový syndrom (Post-Treatment Lyme Disease Syndrome), nasedající na lymeskou boreliózu. Ačkoliv klinicky se tento syndrom liší od ME/CFS, sdílí tyto dva syndromy podobnosti. Prevalence post-boreliového syndromu je nejasná a je udávána v rozmezí do 13 % z pacientů po prodělání boreliózy.
ME/CFS a pandemické viry
Co víme o rozvoji ME/CFS v souvislosti s jinými pandemickými viry v nedávné minulosti? Norská studie[14] z roku 2015 zkoumala zpětně následky pandemické prasečí chřipky (H1N1/09) z roku 2009 na základě zdravotních záznamů v registru všech obyvatel Norska. Tato studie došla k závěru, že s nákazou tímto virem chřipky bylo asociováno přibližně dvakrát větší riziko rozvoje ME/CFS nežli v běžné populaci. Mírně vyšší riziko rozvoje ME/CFS bylo nalezeno pro lidi pod 30 let.
Existuje i několik follow-up studií zabývajících se následky epidemie viru SARS z období 2002-2004. Studie[15] zkoumající následky přeživších této epidemie z Hong-Kongu po přibližně 4 letech od prvotní nákazy došla k závěru, že 40 % účastníků popisovalo chronickou únavu a 27 % splňovalo diagnostická kritéria pro ME/CFS. Jiná studie[16] zkoumající následky SARS u přeživších v Kanadě uvádí, že „únava“ byla popisována u 64 %, 54 % a 60 % pacientů po 3, 6 a 12 měsících po nákaze. 17 % pacientů z této studie se nebylo schopno navrátit do práce po 1 roce od nákazy. Jiná studie[17] provedená v Kanadě zkoumala následky SARS u 22 zdravotníků, kteří se ze zdravotních důvodů nebyli schopni vrátit do práce. Tato studie identifikovala jako hlavní důvod pracovní neschopnosti symptomy „podobné CFS a fibromyalgii“. Mezi hlavní nalezené klinické znaky patřily „persistující únava, rozprostřená bolest svalů, slabost, deprese, neosvěžující spánek spojený s REM-related spánkovou apnoí/hypopnoí a abnormality v EEG ve spánku“.
Existují i záznamy o velmi podobných poinfekčních syndromech po epidemiích „Ruské“ (1889-1892) a „Španělské“ (1918-1919) chřipky, které byly popisovány jako „neuralgie, neurastenie, neuritis, nebo nervové vyčerpání“. V souvislosti se Španělskou chřipkou byl skloňován pojem „Encephalitis Lethargica“.[18]
Lze tedy říci, že protrahované stavy spojené s nízkou výkonností, intolerancí námahy a nespecifickými neurologickými a imunologickými příznaky jsou relativně uniformním následkem řady infekčních onemocnění u minority pacientů. Lze rovněž říci, že velká část pacientů s povirovým syndromem únavy dosáhne úplné nebo značné remise během prvních několika měsíců nebo mála let. Je ale rovněž známo, že u části pacientů dochází k rozvoji příznaků ME/CFS v plném rozsahu a propadu do chronického stavu, jehož prognóza je, zdá se, spíše špatná. Bohužel, v současné době nemáme příliš dobrou znalost dlouhodobé prognózy a vývoje těchto stavů, což je způsobeno nedostatkem výzkumu a nezájmem medicíny v této oblasti.
Následky covid-19
Britská National Health Service (NHS) volně definuje „Long Covid“ jako stav, kdy příznaky onemocnění covid-19 trvají déle nežli 12 týdnů. Ukazuje se, že součástí této definice je heterogenní směs stavů. Řada následků akutní infekce virem SARS-CoV-2 souvisí s poškozením různých orgánových soustav, zejména plic a oběhové soustavy.[19] Další následky mohou být v důsledku pobytu na JIP (post-ICU syndrom), nebo se může jednat „jen“ o prodloužené stavy rekonvalescence. Nicméně v tuto chvíli je zřejmé, že část pacientů s „Long Covid“ se prezentuje příznaky, které se překrývají s příznaky ME/CFS. Diagnóza ME/CFS by tedy měla být u těchto osob zvažována.
Americký epidemiolog Anthony Fauci komentoval toto pozorování slovy:
Anthony Fauci, 26. ledna 2021
„U lidí, kteří měli symptomatickou infekci, i pokud nevyžadovala hospitalizaci, poté co u nich zřejmě není již přítomen replikace schopný virus a jsou PCR negativní, pozorujeme různou míru přetrvávajících příznaků, které se zdají být docela konzistentní. Extrémní únava, bolest svalů, problémy s termoregulací naznačující dysautonomii, neurologické problémy – zejména ‚brain fog‘. Tedy nemožnost se soustředit nebo vnímat. Nemohou číst, nezvládají se koukat na obrazovku, mají opravdu problémy. Možná se to mechanismem liší, ale velmi to připomíná post-boreliový syndrom nebo myalgickou encefalomyelitidu/syndrom chronické únavy.“
Co říkají studie o covid-19 a ME/CFS?
Britský statistický úřad ONS (Office of National Statistics) provedl výzkum[20] na náhodně vybraném vzorku 9 063 respondentů s potvrzenou infekcí covid-19. Tento výzkum ukázal, že 22 % pacientů udávalo alespoň jeden přetrvávající symptom po 5 týdnech a 10 % pacientů udávalo alespoň jeden symptom po 12 týdnech po infekci virem SARS-CoV-2. Nejčastějšími udávanými příznaky byla únava (13 %), kašel (12 %), bolest hlavy (11 %), ztráta chuti nebo čichu (10 %) a bolest svalů (9 %). Tato data dále ukazují, že 13 % dětí do 11 let věku a 15 % dětí ve věku 12-16 let z dotázaných udávalo alespoň jeden příznak 5 týdnů po nákaze.
Studie[21] provedená na 1 733 hospitalizovaných pacientech ve Wuhanu zkoumala následky nemoci covid-19 po 6 měsících od nákazy. 76 % z těchto pacientů udávalo po 6 měsících alespoň jeden příznak. Nejčastěji udávanými příznaky byla únava, svalová slabost a potíže se spánkem. Příznaky byly častěji zaznamenány u žen nežli u mužů. Dále bylo zaznamenáno, že pacienti s těžším průběhem covidu během své hospitalizace měli více sníženou difuzní kapacitu plic a více abnormalit na CT a ultrasonografických snímcích plic.
Následky u pacientů s těžkým průběhem jsou asi očekávané, nicméně řada studií ukazuje následky i u pacientů, kteří nevyžadovali hospitalizaci a měli mírný nebo dokonce asymptomatický průběh.
Studie[22] provedená v Německu na 958 pacientech po mírném průběhu covid-19 sledovala přetrvávající příznaky po 4 a 7 měsících od nákazy. Ze sledovaných příznaků byly v této studii nejčastěji zaznamenány ztráta čichu nebo chuti, únava a dušnost. U 13 % pacientů z této kohorty byl zaznamenán alespoň jeden z těchto sledovaných příznaků po 4 nebo 7 měsících od nákazy. 11 % pacientů z této kohorty udávalo, že po 7 měsících stále nemůžou vykonávat zaměstnání a volnočasové aktivity v plném nasazení. Jako nejvýznamnější prediktory zvýšeného rizika přetrvávajících příznaků byly identifikovány nízká hladina IgG protilátek na počátku onemocnění a dále ztráta čichu a průjem v akutní fázi onemocnění. Přetrvávající příznaky byly častější u žen. Autoři této studie uvádějí, že by „mělo být zdůrazněno, že Post-covid Syndrom se vyskytuje i po velmi mírném akutním průběhu covid-19“ a dále že „lze očekávat, že Post-covid syndrom se bude týkat více lidí, nežli se myslelo, což může představovat významné zdravotní, sociální a ekonomické problémy“.
Studie[23] z Pákistánu na 242 pacientech s mírným průběhem covidu (bez známek zápalu plic) sledovala následky koronavirové infekce po 3 měsících. Mezi nejčetnější zaznamenané příznaky patřila unavitelnost (u 42 % osob), bolest svalů (35 %), snížený apetit (24 %), potíže se spánkem (21 %), bolesti hlavy (19 %), pokles nálady (18 %), nevolnosti (15 %), palpitace (12 %) a další. Četnost příznaků u žen byla vyšší nežli u mužů. Autoři této studie došli k závěru, že jejich výsledky „potvrzují přítomnost příznaků po několika měsících po mírném covidu, zejména u žen“ a dále že „post-covid syndrom je rozpoznatelnou diagnózou v rámci širšího kontextu postvirového syndromu únavy“.
Jiná studie[24] autorů z USA sledovala kohortu 177 pacientů po 1 až 9 měsících od nákazy virem SARS-CoV-2. V této kohortě se vyskytoval velký podíl nehospitalizovaných pacientů po mírném průběhu covidu. 30 % osob v této kohortě udávalo persistující příznaky. Nejčastěji udávaným příznakem byla únava, která se vyskytovala u 14 % pacientů. Za pozornost stojí, že 8 % účastníků studie (včetně 5 % pacientů, jejichž průběh covidu nevyžadoval hospitalizaci) udávalo, že přetrvávající příznaky mají negativní vliv na běžné denní aktivity, jako například domácí práce.
Studie[25] provedená ve specializovaném ME/CFS centru v nemocnici Charité v Berlíně zkoumala 42 pacientů, kteří po 6 měsících po prodělání covidu udávali střední nebo těžkou únavu. Tito pacienti měli vesměs mírné průběhy covidu. Kromě únavy byla nejčastěji udávaným příznakem ponámahová nevolnost (PEM = Post-Exertional Malaise), kterou udávalo 41 pacientů, tedy všichni až na jednoho. Další časté příznaky byly kognitivní poruchy, bolesti hlavy a bolesti svalů, které udávalo 40, 38 a 35 pacientů ze zkoumaných 42. Po klinickém zhodnocení autoři došli k závěru, že 19 z těchto 42 pacientů splňuje Kanadská konsenzuální diagnostická kritéria pro ME/CFS. Tito pacienti se vyznačovali tím, že únava u nich byla těžší, trpěli závažnější intolerancí zátěže, častější frekvencí a delšími epizodami PEM a dále se u nich častěji vyskytovala zvýšená citlivost na hluk, světlo a změny teplot. Autoři dále uvádějí, že ze všech 42 pacientů v této studii zaznamenali u 22 % pacientů sníženou hladinu MBL (mannose-binding lectin) a u 43 % pacientů zvýšenou hladinu IL-8.
V jiné studii[26] z USA byly analyzovány zdravotní záznamy 1 407 pacientů po mírném průběhu covidu v registru Kalifornské univerzity. Po dvou měsících od infekce bylo zaznamenáno, že 27 % pacientů pociťuje přetrvávající příznaky. Bylo zjištěno, že u žen byly přetrvávající příznaky častější nežli u mužů. Za pozornost jistě stojí, že 32 % z těchto osob s post-covid příznaky neudávalo v době prvních 10 dnů PCR pozitivity žádné příznaky, měli tedy na počátku asymptomatický průběh. Autoři dále uvádějí, že z 34 dětí mladších nežli 18 let zahrnutých v této studii pociťovalo po 2 měsících přetrvávající příznaky 11 z nich, tedy 32 %.
Další studie[27] provedená v USA na Mt. Sinay potvrzuje do velké míry poznatky ostatních studií. Z 84 studovaných pacientů s přetrvávajícími post-covid příznaky nejčastěji byla udávána únava, kognitivní poruchy, slabost, bolesti hlavy, nebo nevolnost. Autoři dále udávají, že u většiny pacientů byla pozorována „zvýšená míra invalidity a snížená kvalita života“.
Studie[28] z Chicaga se zaměřila na neurologické následky u 100 pacientů po mírném průběhu covid-19. Tito pacienti byli do studie vybráni na základě přítomnosti neurologických příznaků po 6 týdnech od nákazy. Persistující neurologické příznaky byly hodnoceny po 5 až 6 měsících. Jako nejčastější neurologické příznaky byly udávány „brain fog“ (81 % pacientů), bolesti hlavy (68 %), necitlivost a brnění končetin (60 %), dále ztráta chuti a čichu a bolesti svalů. Únava byla udávána u 85 % pacientů v této kohortě. U pacientů v této studii byla zaznamenána snížená kvalita života v kognitivní oblasti a v oblasti únavy. U osob s přetrvávající únavou po covid-19 byl v jiné neurologické studii[29] zjištěn snížený metabolismus v mozkovém kmeni a některých dalších oblastech mozku.
Za zmínku stojí rovněž studie[30] provedená formou mezinárodního dotazníkového průzkumu, který byl proveden na internetu a hodnotil přetrvávající post-covid příznaky u 3 762 respondentů s odstupem 7 měsíců po nákaze. 27 % účastníků tohoto průzkumu mělo infekci virem SARS-CoV-2 potvrzenou laboratorně pomocí RT-PCR, u zbytku byla infekce předpokládána. Po 7 měsících od nákazy byly nejčastěji udávanými příznaky únava (78 %), ponámahová nevolnost neboli PEM (72 %) a kognitivní poruchy (55 %). 86 % respondentů udávalo, že jejich zdravotní stav je charakterizován relapsy, které jsou nejčastěji vyvolány cvičením, fyzickou nebo duševní aktivitou, nebo stresem. Je poměrně alarmující, že 45 % respondentů v tomto průzkumu bylo po 7 měsících schopno pracovat pouze omezeně v porovnání se stavem před covidem a 22 % respondentů nebylo v čase průzkumu schopno pracovat vůbec v důsledku svého zdravotního stavu.
Pro Iniciativu Sníh zpracoval Ing. Jan Choutka (ed. L.G.)
Ústav organické chemie a biochemie AV ČR
Klub pacientů s myalgickou encefalomyelitidou/syndromem chronické únavy
Zdroje informací o ME/CFS:
CDC - https://www.cdc.gov/me-cfs/
NIH - https://www.nih.gov/mecfs
NHS - https://www.nhs.uk/conditions/chronic-fatigue-syndrome-cfs
ME Association (UK) - https://meassociation.org.uk/
Institute of Medicine report (2015) - Beyond ME/CFS: Redefining an Illness (1)
Dialogues for ME/CFS (Informační videa) - https://www.dialogues-mecfs.co.uk/videos/
Klub pacientů s ME/CFS - http://me-cfs.eu/
Reference:
[1] Beyond Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: Redefining an Illness; National Academies Press, 2015. https://doi.org/10.17226/19012.[2] Komaroff, A. L. Advances in Understanding the Pathophysiology of Chronic Fatigue Syndrome. JAMA 2019, 322 (6), 499–500. https://doi.org/10.1001/jama.2019.8312.
[3] Benedek, T. G. The Conflict of Osler’s Concept of “Typhoid Spine.” CMAJ 2011, 183 (7), 773–775. https://doi.org/10.1503/cmaj.101891.
[4] Hickie, I.; Davenport, T.; Wakefield, D.; Vollmer-Conna, U.; Cameron, B.; Vernon, S. D.; Reeves, W. C.; Lloyd, A. Post-Infective and Chronic Fatigue Syndromes Precipitated by Viral and Non-Viral Pathogens: Prospective Cohort Study. https://doi.org/10.1136/bmj.38933.585764.AE.
[5] Cameron, B.; Galbraith, S.; Zhang, Y.; Davenport, T.; Vollmer-Conna, U.; Wakefield, D.; Hickie, I.; Dunsmuir, W.; Whistler, T.; Vernon, S.; et al. Gene Expression Correlates of Postinfective Fatigue Syndrome after Infectious Mononucleosis. J. Infect. Dis. 2007, 196 (1), 56–66. https://doi.org/10.1086/518614.
[6] Katz, B. Z.; Shiraishi, Y.; Mears, C. J.; Binns, H. J.; Taylor, R. Chronic Fatigue Syndrome After Infectious Mononucleosis in Adolescents. Pediatrics 2009, 124 (1), 189 LP – 193. https://doi.org/10.1542/peds.2008-1879.
[7] Buchwald, D. S.; Rea, T. D.; Katon, W. J.; Russo, J. E.; Ashley, R. L. Acute Infectious Mononucleosis: Characteristics of Patients Who Report Failure to Recover. Am. J. Med. 2000, 109 (7), 531–537. https://doi.org/10.1016/S0002-9343(00)00560-X.
[8] Broderick, G.; Katz, B. Z.; Fernandes, H.; Fletcher, M. A.; Klimas, N.; Smith, F. A.; O’Gorman, M. R. G.; Vernon, S. D.; Taylor, R. Cytokine Expression Profiles of Immune Imbalance in Post-Mononucleosis Chronic Fatigue. J. Transl. Med. 2012, 10 (1), 191. https://doi.org/10.1186/1479-5876-10-191.
[9] Jason, L. A.; Cotler, J.; Islam, M. F.; Sunnquist, M.; Katz, B. Z. Risks for Developing ME/CFS in College Students Following Infectious Mononucleosis: A Prospective Cohort Study. Clin. Infect. Dis. 2020. https://doi.org/10.1093/cid/ciaa1886.
[10] Mørch, K.; Hanevik, K.; Rivenes, A. C.; Bødtker, J. E.; Næss, H.; Stubhaug, B.; Wensaas, K.-A.; Rortveit, G.; Eide, G. E.; Hausken, T.; et al. Chronic Fatigue Syndrome 5 Years after Giardiasis: Differential Diagnoses, Characteristics and Natural Course. BMC Gastroenterol. 2013, 13 (1), 28. https://doi.org/10.1186/1471-230X-13-28.
[11] Hanevik, K.; Kristoffersen, E. K.; Sørnes, S.; Mørch, K.; Næss, H.; Rivenes, A. C.; Bødtker, J. E.; Hausken, T.; Langeland, N. Immunophenotyping in Post-Giardiasis Functional Gastrointestinal Disease and Chronic Fatigue Syndrome. BMC Infect. Dis. 2012, 12 (1), 258. https://doi.org/10.1186/1471-2334-12-258.
[12] Stormorken, E.; Jason, L. A.; Kirkevold, M. From Good Health to Illness with Post-Infectious Fatigue Syndrome: A Qualitative Study of Adults’ Experiences of the Illness Trajectory. BMC Fam. Pract. 2017, 18 (1), 49. https://doi.org/10.1186/s12875-017-0614-4.
[13] Litleskare, S.; Rortveit, G.; Eide, G. E.; Hanevik, K.; Langeland, N.; Wensaas, K.-A. Prevalence of Irritable Bowel Syndrome and Chronic Fatigue 10 Years After Giardia Infection. Clin. Gastroenterol. Hepatol. 2018, 16 (7), 1064-1072.e4. https://doi.org/https://doi.org/10.1016/j.cgh.2018.01.022.
[14] Magnus, P.; Gunnes, N.; Tveito, K.; Bakken, I. J.; Ghaderi, S.; Stoltenberg, C.; Hornig, M.; Lipkin, W. I.; Trogstad, L.; Håberg, S. E. Chronic Fatigue Syndrome/Myalgic Encephalomyelitis [CFS/ME] Is Associated with Pandemic Influenza Infection, but Not with an Adjuvanted Pandemic Influenza Vaccine. Vaccine 2015, 33 (46), 6173–6177. https://doi.org/https://doi.org/10.1016/j.vaccine.2015.10.018.
[15] Lam, M. H.-B.; Wing, Y.-K.; Yu, M. W.-M.; Leung, C.-M.; Ma, R. C. W.; Kong, A. P. S.; So, W. Y.; Fong, S. Y.-Y.; Lam, S.-P. Mental Morbidities and Chronic Fatigue in Severe Acute Respiratory Syndrome Survivors: Long-Term Follow-Up. Arch. Intern. Med. 2009, 169 (22), 2142–2147. https://doi.org/10.1001/archinternmed.2009.384.
[16] Tansey, C. M.; Louie, M.; Loeb, M.; Gold, W. L.; Muller, M. P.; de Jager, J.; Cameron, J. I.; Tomlinson, G.; Mazzulli, T.; Walmsley, S. L.; et al. One-Year Outcomes and Health Care Utilization in Survivors of Severe Acute Respiratory Syndrome. Arch. Intern. Med. 2007, 167 (12), 1312–1320. https://doi.org/10.1001/archinte.167.12.1312.
[17] Moldofsky, H.; Patcai, J. Chronic Widespread Musculoskeletal Pain, Fatigue, Depression and Disordered Sleep in Chronic Post-SARS Syndrome; a Case-Controlled Study. BMC Neurol. 2011, 11 (1), 37. https://doi.org/10.1186/1471-2377-11-37.
[18] Stefano, G. B. Historical Insight into Infections and Disorders Associated with Neurological and Psychiatric Sequelae Similar to Long COVID. Med. Sci. Monit. 2021, 27, e931447–e931447. https://doi.org/10.12659/MSM.931447.
[19] Nalbandian, A.; Sehgal, K.; Gupta, A.; Madhavan, M. V; McGroder, C.; Stevens, J. S.; Cook, J. R.; Nordvig, A. S.; Shalev, D.; Sehrawat, T. S.; et al. Post-Acute COVID-19 Syndrome. Nat. Med. 2021. https://doi.org/10.1038/s41591-021-01283-z.
[20] Ayoubkhani, D.; Gaughan, C.; Jenkins, J. Update on Long COVID Prevalence Estimate, ONS, 1 February 2021.
[21] Huang, C.; Huang, L.; Wang, Y.; Li, X.; Ren, L.; Gu, X.; Kang, L.; Guo, L.; Liu, M.; Zhou, X.; et al. 6-Month Consequences of COVID-19 in Patients Discharged from Hospital: A Cohort Study. Lancet 2021, 397 (10270), 220–232. https://doi.org/10.1016/S0140-6736(20)32656-8.
(22) Augustin, M.; Schommers, P.; Stecher, M.; Dewald, F.; Gieselmann, L.; Gruell, H.; Horn, C.; Vanshylla, K.; Cristanziano, V. Di; Osebold, L.; et al. Recovered Not Restored: Long-Term Health Consequences after Mild COVID-19 in Non-Hospitalized Patients. medRxiv 2021, 2021.03.11.21253207. https://doi.org/10.1101/2021.03.11.21253207.
[23] Kashif, A.; Chaudhry, M.; Fayyaz, T.; Abdullah, M.; Malik, A.; Anwer, J. M. A.; Inam, S. H.; Fatima, T.; Iqbal, N.; Shoaib, K. Follow-up of COVID-19 Recovered Patients with Mild Disease. ResearchSquare 2021. https://doi.org/10.21203/rs.3.rs-120819/v1.
[24] Logue, J. K.; Franko, N. M.; McCulloch, D. J.; McDonald, D.; Magedson, A.; Wolf, C. R.; Chu, H. Y. Sequelae in Adults at 6 Months After COVID-19 Infection. JAMA Netw. Open 2021, 4 (2), e210830–e210830. https://doi.org/10.1001/jamanetworkopen.2021.0830.
[25] Kedor, C.; Freitag, H.; Meyer-Arndt, L.; Wittke, K.; Zoller, T.; Steinbeis, F.; Haffke, M.; Rudolf, G.; Heidecker, B.; Volk, H. D.; et al. Chronic COVID-19 Syndrome and Chronic Fatigue Syndrome (ME/CFS) Following the First Pandemic Wave in Germany – a First Analysis of a Prospective Observational Study. medRxiv 2021, 2021.02.06.21249256. https://doi.org/10.1101/2021.02.06.21249256.
[26] Huang, Y.; Pinto, M. D.; Borelli, J. L.; Mehrabadi, M. A.; Abrihim, H.; Dutt, N.; Lambert, N.; Nurmi, E. L.; Chakraborty, R.; Rahmani, A. M.; et al. COVID Symptoms, Symptom Clusters, and Predictors for Becoming a Long-Hauler: Looking for Clarity in the Haze of the Pandemic. medRxiv 2021, 2021.03.03.21252086. https://doi.org/10.1101/2021.03.03.21252086.
[27] Tabacof, L.; Tosto-Mancuso, J.; Wood, J.; Cortes, M.; Kontorovich, A.; McCarthy, D.; Rizk, D.; Mohammadi, N.; Breyman, E.; Nasr, L.; et al. Post-Acute COVID-19 Syndrome Negatively Impacts Health and Wellbeing despite Less Severe Acute Infection. medRxiv 2020, 2020.11.04.20226126. https://doi.org/10.1101/2020.11.04.20226126.
[28] Graham, E. L.; Clark, J. R.; Orban, Z. S.; Lim, P. H.; Szymanski, A. L.; Taylor, C.; DiBiase, R. M.; Jia, D. T.; Balabanov, R.; Ho, S. U.; et al. Persistent Neurologic Symptoms and Cognitive Dysfunction in Non-Hospitalized Covid-19 “Long Haulers.” Ann. Clin. Transl. Neurol. 2021, n/a (n/a). https://doi.org/https://doi.org/10.1002/acn3.51350.
[29] Sollini, M.; Morbelli, S.; Ciccarelli, M.; Cecconi, M.; Aghemo, A.; Morelli, P.; Chiola, S.; Gelardi, F.; Chiti, A. Long COVID Hallmarks on (18F)FDG-PET/CT: A Case-Control Study. Eur. J. Nucl. Med. Mol. Imaging 2021. https://doi.org/10.1007/s00259-021-05294-3.
[30] Davis, H. E.; Assaf, G. S.; McCorkell, L.; Wei, H.; Low, R. J.; Re’em, Y.; Redfield, S.; Austin, J. P.; Akrami, A. Characterizing Long COVID in an International Cohort: 7 Months of Symptoms and Their Impact. medRxiv 2020, 2020.12.24.20248802. https://doi.org/10.1101/2020.12.24.20248802.

Díky za obsáhlé a podrobné informace !!!