Tento článek popisuje detailní analýzu příznaků a následků long covidu, zkoumá mechanismy, dává doporučení a fyziologické poznatky.
Pečlivá detailní analýza všech dostupných studií týkajících se takzvaného long covidu, tedy následků proděláni infekce covid-191, vydaná v časopise Nature, shrnuje nejvýznamnější fyziologické nálezy, možné mechanismy vzniku příznaků, léčebné strategie a doporučení pro efektivnější výzkum. Má ambici přinést lepší pochopení long covidu u medicínské i laické veřejnosti. Protože většina studií se zaměřuje na následky těžkého průběhu, tato studie se věnovala opomíjeným následkům mírného průběhu infekce covid-19, který nevyžadoval u pacientů hospitalizaci.
Co si vlastně mám představit pod termínem long covid?
Pojmenováním long covid, česky dlouhý covid, označujeme zdravotní stav, který postihuje několik orgánových systémů současně a často vede k invaliditě. Dodnes bylo identifikováno až 200 příznaků long covidu, nevyskytují se však u všech pacientů najednou, ale v různých kombinacích. Nejedná se s největší pravděpodobností pouze o jednotlivé onemocnění, ale o souhrnný název pro několik různých, patrně souvisejících zdravotních stavů s různými příčinami, které se částečně překrývají.
Není long covid prostě jen prodlouženou rekonvalescencí po těžké infekci?
U části pacientů po covidu lze objektivně dokumentovat poškození orgánů, zhoršení původního onemocnění nebo vznik nového onemocnění. Avšak specializované kliniky brzy zjistily, že u části pacientů se nelze dopátrat původu jejich příznaků. Medicínské testy u nich nenalézají žádné abnormality. Předpokládalo se tedy, že by mělo jít pouze o přechodnou záležitost. Avšak u mnoha pacientů přetrvávají potíže jen s nepatrným zlepšením po mnoho měsíců i let. Jejich stav se tedy něčím liší od toho, co bychom mohli označit za pouhou prodlouženou rekonvalescenci.
Jak dlouho trvá long covid?
Z nedostatku jiné možnosti odlišení „krátkodobého“ a „dlouhého“ covidu se běžně používá přechodné období 2 nebo 3 měsíců přetrvávání příznaků k definitivnímu potvrzení „dlouhého covidu“. Úplné uzdravení z long covidu v této přechodné době může být ale sporadičtější, než si myslíme. Podle jedné studie 85 procent2 pacientů, kteří byli symptomatičtí 2 měsíce, mělo potíže ještě rok po covidu.
Samozřejmě v současnosti nevíme, jak dlouhý může dlouhý covid být. Podobné stavy po jiných infekcích, poškození orgánů, ale i méně probádané stavy jako myalgická encefalomyelitida/chronický únavový syndrom nebo dysautonomie nám napovídají, že některé následky mohou přetrvávat celoživotně.
Jak velký problém long covid představuje?
Problémy po prodělání vážné formy infekce jsou očekávané a nepřekvapivé. Ale nejvíce osob prožívá long covid po mírné formě infekce. Je tomu tak proto, že takový průběh je častější. Pro vznik long covidu je samozřejmě dle očekávání rizikovější vážná forma infekce, objevuje se u 50-70 % hospitalizovaných3 s covidem-19 a pouze u 10-30 % prodělavších nákazu bez nutnosti hospitalizace4.
Na základě konzervativního odhadu incidence a počtu zdokumentovaných případů infekce covid-19 činil počet osob postižených long covidem v době vydání článku celosvětově přinejmenším 65 milionů. Počty jsou však pravděpodobně mnohem vyšší, neboť způsob a přesnost dokumentování případů je jednou z dodnes uspokojivě nevyřešených otázek.
| Forma infekce | Procento postižených long covidem |
|---|---|
| Vážná (hospitalizovaní) | 50-70% |
| Mírná (nehospitalizovaní) | 10-30% |
Nejčastěji postihuje long covid osoby v produktivním věku. Týká se ale všech věkových skupin. Příznaky long covidu jsou pro většinu pacientů neslučitelné s návratem do pracovního procesu, což má za následek snížení počtu pracovních sil. U dětí pak vznikají problémy se zvládáním školní docházky. Velký problém představují také rodiny, kde trpí long covidem jak děti, tak jejich rodiče.
Jaký je průběh a prognóza long covidu?
Long covid se může objevit i s určitým časovým odstupem od původní infekce, nemusí na ni bezprostředně navazovat. Odstup se u každého liší v řádu týdnů až měsíců, častější je u mladých lidí. Rozdílný časový odstup platí také pro příznaky. 43 procent osob zaregistrovalo opožděný nástup neurologických příznaků, a to zhruba měsíc po covidu5. Parosmie, tedy porucha vnímání pachů, nastupuje v průměru až 3 měsíce po infekci.
Vážné neurokognitivní příznaky mají tendenci ke zhoršování, naopak parosmie, gastrointestinální a respirační potíže časem ustávají. Bolesti kloubů, kostí, uší, krku a zad, parestezie, ztráta vlasů, zamlžené vidění a otoky jsou také častější rok po infekci než dva měsíce po ní. Je však nejasné, jak hodnotit příznaky objevené více než 3 měsíce po covidu po do té doby zcela bezpříznakovém období.
Jak můžeme long covid minimalizovat?
V současnosti nebyl potvrzen účinek žádné léčby na long covid, nejsou známa ani preventivní opatření. Je tomu tak proto, že i přes intenzivní výzkum stále není jasný přesný biologický mechanismus vzniku příznaků. Přímé působení viru jako jednoduchá hypotéza nebylo výzkumem prozatím potvrzeno. Ani opatření účinná na prevenci vážného průběhu infekce covid-19 jako očkování nebo antivirotika neprokázala stoprocentní efekt na zabránění vzniku long covidu.
Jak vzniku long covidu předejít?
Podle některých studií může predikovat vznik long covidu například nízká hladina protektivních protilátek a zvýšené množství autoprotilátek nebo jiná nedostatečná imunitní odezva na covid-19. Studie identifikovaly několik potenciálních rizikových faktorů od společenských (nižší příjem a neschopnost adekvátně odpočívat v době zotavování po infekci) přes vrozené nebo získané předpoklady (ženské pohlaví, infekce virem EBV umožňující jeho reaktivaci, přítomnost specifických autoprotilátek, porucha pozornosti s hyperaktivitou) po specifická onemocnění (diabetes 2. typu, onemocnění pojivových tkání, alergická rýma či chronický ekzém). Ovšem minimálně třetina pacientů s long covidem neměla před infekcí žádné zdravotní problémy a uvedené faktory jsou těžko zjistitelné a ovlivnitelné. Naše možnosti předejít vzniku long covidu jsou tedy minimální.
Výzkumy také naznačují, že riziko vzniku long covidu se po opakované infekci zvyšuje, a to i po dvou nebo třech dávkách vakcíny. Opakované infekce mohou nejen zhoršit již existující potíže, ale i zvýšit riziko nemocí podobných long covidu, které ještě nejsou zcela probádané (čili těch, které jsme zaznamenali již před covidem, ale plně jim nerozumíme a neumíme je efektně léčit). Pravidelné „promořování“ proto sice zvyšuje odolnost proti těžkému průběhu covidu, ale zvyšuje také riziko vzniku dlouhodobých potíží. Naopak předcházení vážným průběhům infekce prokázalo efekt na snížení rizika long covidu. Long covid může ovšem nastat i po infekci zcela bezpříznakové, nicméně v tomto případě pozorujeme potíže daleko méně častěji než u pacientů s covidem-19 hospitalizovaných.
Pomáhá očkování proti covid-19 předejít vzniku long covidu?
Vliv očkování na long covid lze stále těžko určit, i když je téma pokryto mnoha studiemi. Některé studie dokonce zjistily, že na vznik long covidu nemá očkování žádný vliv, jiné zjistily snížení rizika long covidu v rozptylu 15 až 41 procent6. Nekonzistentní výsledky může vysvětlit různý odstup od očkování nebo mohou souviset se základním problémem rozlišit podtypy long covidu. Stejně tak mohou rozdíly v incidenci long covidu způsobovat i různé varianty. Podle britského statistického úřadu lze pozorovat po dvou dávkách očkování nižší incidenci u varianty omicron oproti deltě, ale už to neplatí pro dávky tři7. Po třech dávkách je long covid častější u omicronu BA.2 než BA.1.
Výzkumná pozornost se věnuje i vlivu očkování na symptomy long covidu. Úlevu od symptomů po očkování podle studie pocítilo 16,7 % pacientů s long covidem, očkování však může příznaky i zhoršit8, což uvádělo 21,4 % očkovaných s long covidem. Ojedinělé zprávy máme i o tom, že očkování může vyvolat potíže podobné long covidu. Ale tyto potíže se po očkování vyskytují méně často, než dlouhodobé potíže po infekci covidem, zvláště po těžších formách. Rizika očkování zatím násobně převažují jeho benefity, přestože je třeba připustit i pozorování případů postvakcinačního long covidu. To jen potvrzuje nutnost urgentního výzkumu příčin long covidu.
| Vliv očkování na symptomy long covidu | Procento pacientů |
|---|---|
| Úleva od symptomů | 16.7% |
| Zhoršení symptomů | 21.4% |
Očkování tedy je jedinou dnes známou prevencí long covidu, protože prokazatelně snižuje riziko long covidu. Neodkáže mu však zcela zabránit. Stále je incidence long covidu u očkovaných okolo 10 procent. Pravděpodobně hraje ve snížení rizika long covidu roli i kratší doba, po kterou je tělo nuceno bojovat proti infekci. Čemuž můžeme dopomoci právě očkováním a dodržováním ochranných opatření.
Co jsme už o long covidu zjistili?
Prozatím nevíme o long covidu s jistotou téměř nic. Proto je také toto téma předmětem intenzivního výzkumu. Z něj už dnes máme zajímavé indicie potvrzující, že i v případech, kdy běžné testy neodhalí nic zvláštního, lze najít biologické abnormality. Jejich souvislost s příznaky pociťovanými long covid pacienty není ale prozatím ani z těchto výzkumů zcela jasná. Dokazují však, že long covid není pouze v rovině zvýšené citlivosti pacientů na běžné obtíže. Původní klasifikace covidu jako respiračního onemocnění značně podceňuje jeho potenciál poškodit rozmanité orgánové systémy. Rozmanitost a množství příznaků long covidu lze vysvětlit různorodou kombinací postižených soustav.
Respirační systém
Postcovidové potíže respiračního charakteru nejsou u covidu překvapivé, zaslouží však pozornost, neboť prodělání infekce zdvojnásobuje jejich četnost oproti běžné populaci. I u nehospitalizovaných pacientů nacházíme abnormality plicní funkce 3-6 měsíců po infekci9. Korelují s hladinami zánětu a imunitních T buněk specifických pro virus SARS-CoV-2. Přinejmenším 7 měsíců10 přetrvává kašel u 20 procent a dušnost až u 40 procent postižených respiračním long covidem.
| Doba po infekci | Kašel | Dušnost |
|---|---|---|
| 3-6 měsíců | - | - |
| Minimálně 7 měsíců | 20% | 40% |
Imunologie
Abnormality v imunitní oblasti naznačují sníženou nebo neobvyklou funkci imunitního systému po covidu. Současně s tím mohou být zvýšené různé typy autoprotilátek, ačkoliv jedna z obsáhlejších studií neshledala příspěvek těchto autoprotilátek k patologii long covidu významným. Imunologické abnormality jsou příčinou nejintenzivnějšího zkoumání a není vyloučeno, že tento výzkum povede ke zcela novým poznatkům o chování imunitního systému při a po infekci.
Virologie
Long covid může být skutečně dlouhým covidem v tom smyslu, že není vyloučena přetrvávající přítomnost viru v organismu. Několik biopsií potvrdilo přítomnost viru SARS-CoV-2 v trávicím traktu, který může viru sloužit jako rezervoár, dále byly nalezeny stopy virové RNA v reprodukčních orgánech, kardiovaskulárním systému, mozku, svalech, očích, uzlinách, ve slepém střevě, prsní, jaterní a plicní tkáni, plazmě, stolici a moči. Prozatím však máme k dispozici pouze studie prokazující přítomnost virové RNA nebo proteinů viru SARS-CoV-2, nikoliv přímé důkazy příčinné souvislosti se symptomy long covidu.
U pacientů někdy dochází po nákaze virem SARS-CoV-2 také k reaktivaci virů přítomných v těle už před nákazou koronavirem SARS-CoV2, jako například EBV a HHV-6. Tato reaktivace by mohla dle výzkumů ovlivňovat mechanismus výroby energie v mitochondriích, a tím způsobovat příznaky jako únavu, intoleranci zátěže a neurokognitivní dysfunkci.
Cévní systém
Poškození cévního systému se přisuzuje spíše imunitní reakci a zánětlivým mechanismům, než přímému infikování buněk virem SARS-CoV-2. Poškození oběhového systému bývá spojováno s dysfunkcí výstelky cév (endotelu) nebo zvýšeným rizikem hluboké žilní trombózy, jejichž následkem vznikají plicní embolie a krvácení. Oblíbeným diagnostickým a terapeutickým cílem se staly mikrosraženiny nalezené i u nehospitalizovaných pacientů, které mohou vést k trombózám.
Zvýšená tuhost červených krvinek zjištěná ve studiích může vést k problémům s distribucí kyslíku, neboť takto tuhé krvinky hůře prostupují do úzkých kapilár. Z krve je možno identifikovat také známky abnormalit v angiogenezi, tedy tvorbě nových krevních kapilár. Snížení cévní hustoty u některých pacientů nacházíme až 18 měsíců po prodělání infekce. Tyto nálezy v cévním systému by mohly sloužit jako biomarkery onemocnění, protože dokážou s vysokou citlivostí určit pacienty s long covidem.
Poškození orgánů
Z velké analýzy zdravotních záznamů více jak 150 000 vojenských veteránů v USA můžeme odhadovat znatelné zvýšení rizika vzniku různých kardiovaskulárních chorob - srdečního selhání, poruch srdečního rytmu a mrtvice až rok po infekci covidem-19. Jejich výskyt je přitom nezávislý na závažnosti prodělání infekce. Pomocí magnetické rezonance srdce bylo po 71 dnech zjištěno poškození srdce u 78 procent osob prodělavších covid-1911. U 58 procent osob bylo patrné ještě i po roce12. Což naznačuje, že by mohlo jít o dlouhotrvající stavy.
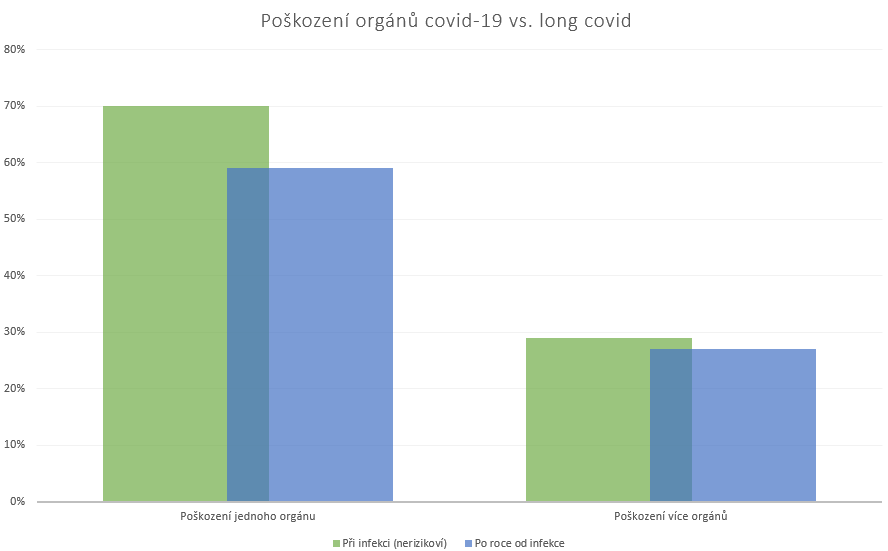
Bylo zjištěno zvýšené riziko diabetu druhého typu a problémů s ledvinami, které pravděpodobně souvisí s proděláním covidu-19. I u těch, kdo nejsou považováni za rizikové z hlediska infekce covidem, není riziko long covidu bezvýznamné. U 70 procent „nerizikových“ se vyskytlo poškození alespoň jednoho orgánu a 29 procent mělo postižení více orgánů13. Po roce od infekce stále přetrvává poškození jednoho orgánu u 59 procent a poškození více orgánů zažívá kolem 27 procent14 osob prodělavších covid-19. Některá poškození nemají tedy jednoznačnou tendenci ke zlepšení.
Neurologické a kognitivní problémy
Neurologické problémy po covidu jsou závažné z toho důvodu, že limitují trpící v běžných každodenních aktivitách, omezují tudíž jejich pracovní schopnosti. Neurologické a kognitivní problémy se objevují ve stejném množství nejen u pacientů hospitalizovaných s covidem, ale i po mírném průběhu. Třetina lidí po covidu trpí únavou, většinou v kombinaci s dalšími příznaky, což bývají různé senzomotorické symptomy, ztráta paměti, parestezie, pocit na omdlení, problémy s rovnováhou, přecitlivělost na světlo nebo hluk, ztráta čichu nebo chuti či pocity fantomových pachů, audiovestibulární projevy jako tinitus, ztráta sluchu a motání hlavy.
Kognitivní potíže, potíže s rozpoznáváním světa, které nazýváme také „brain fog“, čili mozková mlha, se manifestují jako porucha krátkodobé pracovní paměti, zpomalené myšlení, a potíže s užíváním slov. Jejich síla je ekvivalentní požití alkoholu nebo deseti letům stárnutí. Rozdíl subjektivních výpovědí a objektivních měření ukazuje, že ne všichni si zhoršení všimnou, nebo jej považují za hodné reportování. Tedy není prokázána tendence lidí nadhodnocovat své stížnosti. Je naopak možno předpokládat, že prevalence mírných kognitivních zhoršení může být vyšší, než je zaznamenáno.
Rozsáhlá studie ukázala, že postupem času se duševní stavy jako deprese a úzkost vrací k normálu, ale i po dvou letech přetrvává vyšší riziko závažnějších kognitivních potíží, záchvatů, demence, psychózy a dalších neurokognitivních potíží. Nejedná se tedy o běžné stavy doprovázející mírnější duševní potíže, ale o vážnější poruchy mozku na duševním stavu nezávislé.
Hypotézy příčin mozkových a nervových potíží jsou s výjimkou poškození nervů podobné hypotézám vzniku ostatních tělesných poškození, tedy např. neurozáněty, poškození krevních cév koagulopatií nebo endoteliální dysfunkce. Studie porovnání mozků před a po covidu ukazují i u pacientů po mírném průběhu v regionech spojených s primárním olfaktorním cortextem snížení tloušťky šedé kůry mozkové (což jsou známky poškození tkáně). Přičemž zatím není jisté, jestli je poškození omezené jen na osoby s potížemi. Pravděpodobně se totiž může objevit i u těch, kdo, se z covidu zotavili zcela a nemají long covidové potíže. V centrálním nervovém systému byly objeveny známky spike i nukleokapsidových proteinů, ale prozatím není zcela jasná souvislost s infekcí mozku virem.
Není vyloučeno, že zde hrají roli jiné zprostředkující faktory. Neurokognitivní stavy po covidu sdílejí podobné známky nadměrné reaktivity mikroglií, tedy imunitních buněk mozku, s pacienty podstupujícími chemoterapii. U nich jsou známy podobné potíže pod termínem chemo-brain. Zvířecí modely infekce virem SARS-CoV-2 ukazují spíše na zánětlivý původ potíží. Markery prozánětlivých stavů korelují s kognitivní dysfunkcí nebo stavy podobnými úzkosti a depresi a podobají se markerům nalezeným i u humánních pacientů s covidem.
Co se týče dalších poškození mimo mozek, můžeme pozorovat znatelnou změnu pupilární reakce na světlo, krvácení na sítnici a další poškození či změny přímo v očích. Virus SARS-CoV-2 může infikovat a množit se na sítnici i v mozku, tedy i poškození zraku může být jeho dílem.
Reprodukční systém
Málo výzkumu je věnováno sexuálně specifickým patologiím long covidu, navzdory častým zprávám o vlivu long covidu na reprodukční systém. V průběhu samotného covidu-19 byla pozorována snížená ovariální rezerva, reprodukční endokrinní porucha, a také korelace menstruačních poruch se symptomy jako únava, bolest hlavy a těla a potíže s dýcháním. Teorie naznačují, že infekce SARS-CoV-2 ovlivňuje produkci hormonů vaječníků a/nebo endometriální odpověď v důsledku hojného výskytu receptorů ACE2 v tkáni vaječníků a endometria.
Souvislost prodělání infekce covid-19 s pohlavím i reprodukčními orgány je tedy pravděpodobná a nejčastější hypotézy vzniku ostatních long covid příznaků jako virová persistence, endoteliální dysfunkce a nebo imunitní abnormality mohou pomoci vysvětlit poměrně jasnou disproporci, kdy long covid postihuje ženy až 3x častěji, než muže.
Ženy s long covidem hlásí častěji potíže s menstruací než ženy, které covid prodělaly bez následků. Jedná se hlavně o nepravidelnou či častou menstruaci nebo silnější premenstruační symptomy. Týden před menstruací také často dochází k relapsu symptomů long covidu.
U mužů byla také dokumentována virová persistence ve tkáni penisu. Ta může vést k erektilní dysfunkci pravděpodobně v souvislosti s dysfunkcí endotelu, která je jednou z hlavních hypotéz původu i dalších long covid symptomů. Byly objeveny i další abnormality v počtu a kvalitě spermií nebo semene long covid pacientů korelující s pravděpodobnými biologickými markery.
Gastrointestinální systém
Gastrointestinálními symptomy long covidu máme na mysli zejména nevolnost, bolest břicha, nechutenství, pálení žáhy a zácpu. Mohou souviset se změnami střevní mikrobioty, které byly zjištěny u pacientů s covidem a přetrvávají u long covid pacientů přinejmenším 14 měsíců. RNA viru SARS-CoV-2 je přítomna ve stolici pacientů s covidem a podle některých studií přetrvává u 12,7 procenta lidí až 4 měsíce a u 3,8 procenta až 7 měsíců15.
U většiny pacientů s long covidem a zánětlivým onemocněním střev byla také po 7 měsících zjištěna na střevní sliznici antigenní persistence. Šest měsíců po covidu byla také zjištěna korelace hladiny některých střevních bakterií s long covidem, zejména s respiračními a neurologickými symptomy. U pacientů s long covidem bylo nalezeno větší množství plísní, než u osob bez long covidu a SARS-CoV-2 negativních. Plísně mohou pocházet z epiteliální vrstvy střev nebo plic a způsobovat příznaky long covidu vyvoláním produkce cytokinů. U myší dokáží střevní bakterie od osob s long covidem způsobit příznaky vyskytující se u long covidu, zejména kognitivní potíže.
| Doba po infekci | Přítomnost RNA viru SARS-CoV-2 ve stolici |
|---|---|
| 4 měsíce | 12.7% |
| 7 měsíce | 3.8% |
Je long covid něco úplně nového nebo jen nový název pro běžné následky infekcí?
Některé ze stavů dnes označovaných souhrnným názvem long covid se objevují i po jiných infekčních onemocněních. Před objevením viru SARS-CoV-2 bylo známo, že četné virové a bakteriální infekce způsobují postinfekční onemocnění. A existují zprávy o přetrvávajících následcích koronavirů SARS-CoV-1 a MERS. Poškození orgánů, zejména fibróza plic, kardiovaskulární, trombotické a cerebrovaskulární poruchy se po covidu-19 příliš neliší od stavů po jiných infekcích. Můžeme na ně tedy aplikovat již známé postupy. Vyskytují se ovšem zřejmě i stavy specifické pro postkovidové pacienty, které nejde spojit nejen s žádným známým onemocnění, ale ani s žádnými běžně sledovanými medicínskými nálezy.
Objevují se však také stavy, které známe již desítky let, nicméně povědomí o nich se zatím nestihlo náležitě rozšířit. Přestože mnohdy mají již své vlastní diagnózy v mezinárodní klasifikaci nemocí, mnoho lidí včetně lékařů o nich v covidové době slyší poprvé. Jedná se zejména o myalgickou encefalomyelitidu/syndrom chronické únavy nebo syndrom posturální ortostatické tachykardie. Spojení postvirových onemocnění s těmito stavy si zasluhuje více zkoumání.
ME/CFS
ME/CFS je onemocnění, které dnes užívá dva synonymní názvy, starší název myalgická encefalomyelitida později nahradil širší termín Chronic Fatigue Syndrome, správně česky syndrom chronické únavy. U nás se ujala nejen lidovější podoba názvu, ale i širší interpretace, kdy termín „chronický únavový syndrom“ zahrnuje mnoho různých únavových stavů. ME/CFS můžeme chápat jako podtyp takzvaného chronického únavového syndromu (anglickou zkratkou CFS) specifikovaný použitím původního názvu myalgická encefalomyelitida.
Jedná se o multisystémové, převážně neuroimunitní onemocnění, které se často objevuje jako následek virové nebo bakteriální infekce. Je známo velké množství patogenů, které mohou nemoc spustit, například EBV, Coxiella burnetii, Ross River virus a West Nile virus. Proto není překvapivé, že může vzejít i z infekce virem SARS-CoV-2.
Dle zprávy National Academy of Medicine16 v USA lze onemocnění ME/CFS diagnostikovat u pacienta pouze za současného splnění následujících pěti podmínek:
- Podstatné snížení schopností vykonávat aktivity pracovního, studijního, sociálního i osobního rázu oproti úrovni před onemocněním za současného výskytu stavů tzv. ponámahové nevolnosti, Post-Exertional Malaise,
- doprovázené omezující mírou únavy, která neodchází po odpočinku,
- spolu s neosvěžujícím spánkem
- a kognitivními obtížemi nebo ortostatickou intolerancí, případně oběma,
- pokud potíže trvají alespoň 6 měsíců.
Nejvýznamnějším kritériem je specifická vlastnost onemocnění ME/CFS zvaná Post-Exertional Malaise, PEM, česky doslova ponámahová nevolnost. Představuje zintenzivnění nebo výskyt nových příznaků onemocnění neúměrně intenzitě aktivity, jež zhoršení vyvolala. Nastává po mírné, před onemocněním běžně tolerované úrovni aktivit, a to zpravidla se zpožděním v řádu hodin až několika dnů. Také přetrvává neúměrně dlouho, až v řádu týdnů. Až 75 procent nemocných právě díky tomuto zhoršování stavu není schopno pracovat. 25 procent má vážnou formu, kdy více než 80 procent času tráví na lůžku, jsou extrémně citliví na senzorické podněty a jsou závislí na péči druhé osoby17. Jedná se tedy, navzdory lehkovážnému užití slova únava pro jeho název, o závažné invalidizující onemocnění, které dnes neumíme cíleně léčit.
Dle studií se dá odhadnout, že výše uvedená kritéria ME/CFS splňuje okolo poloviny pacientů s long covidem. V jedné studii bylo zjištěno, že až 4 roky od prodělání covidu se 2718 procent osob dá diagnostikovat ME/CFS. Fenomén PEM, tedy zhoršení stavu vlivem zátěže, zažila alespoň krátce většina osob s long covidem19. Je však třeba rozlišovat mezi ME/CFS po covidu a ostatními typy long covidu, které kritéria nesplňují.
| Stav | Procento pacientů |
|---|---|
| Neschopnost pracovat kvůli PEM | 75% |
| Vážná forma (tráví více než 80% času na lůžku) | 25% |
| Splňuje kritéria ME/CFS | ~50% |
| Diagnostikováno ME/CFS 4 roky po covidu | 27% |
| Zažila PEM alespoň krátce | Většina osob s long covidem |
Dysautonomie
Dysautonomie, tedy porucha činnosti autonomního neurologického systému, je obvyklou komorbiditou u ME/CFS. Její nejčastější manifestací je POTS, tedy syndrom posturální ortostatické tachykardie. Častěji se vyskytuje pouze mírnější forma tzv. ortostatická intolerance nebo ortostatická hypotenze. Dysautonomii často spouští virová infekce. POTS bývá spjatý s protilátkami proti receptorům autonomního nervového systému, poruchou funkce krevních destiček (platelet storage pool deficiency), neuropatií tenkých vláken a dalšími neuropatologiemi. Přičemž právě POTS a neuropatie tenkých vláken jsou častými objevy ve studiích long covidu.
Jedna ze studií identifikovala POTS u 67 procent long covid pacientů20. Studie ortostatické provokace u osob s long covidem v porovnání s ME/CFS pacienty našly podobné hemodynamické, symptomatické a kognitivní abnormality ve srovnání s kontrolní skupinou.
Další příbuzné stavy
Mast cell activation syndrome, MCAS, tedy syndrom aktivace žírných buněk (mast cells) je rovněž častým stavem komorbidním s nemocí ME/CFS. U pacientů s long covidem bylo zjištěno podstatné zvýšení počtu a intenzity symptomů MCAS oproti stavu před covidem i v porovnání s kontrolní skupinou. U většiny pacientů se tyto potíže upravily při užívání antagonistů histaminových receptorů.
Další častou komorbiditou ME/CFS jsou onemocnění pojivové tkáně jako Ehlers–Danlos syndrom, hypermobilita, neuroortopedické onemocnění páteře a lebky a endometrióza. Objevují se jisté indicie, že tato onemocnění mohou být komorbidní i u long covidu.
Čím je to vše vlastně způsobeno?
V současnosti máme hned několik hypotéz na základě výzkumů, které by mohly vysvětlit patogenezi vzniku long covid příznaků:
- Přetrvávající rezervoár viru SARS-CoV-2 v tkáních, jehož části mohou dráždit imunitní systém a vyvolávat zánětlivé stavy a poškození
- Imunitní dysregulace s reaktivací nebo bez reaktivace persistentních patogenů, zejména herpesvirů jako je virus Epstein-Barrové (EBV) a lidský herpesvirus 6 (HHV-6)
- Ovlivnění střevní mikrobioty virem SARS-CoV-2, včetně viromu
- Autoimunita nebo jiná přetrvávající nadměrná aktivace imunitního systému
- Mikrovaskulární srážlivost krve spojená s endoteliální dysfunkcí
- Dysfunkční signalizace v mozkovém kmeni nebo bloudivém (vagus) nervu
Výzkumy ještě definitivně nepotvrdily kauzální spojení příznaků s patologií. Jednotlivé patologie nemusí být izolované, ale může mezi nimi být spojitost, zejména pokud jsou poháněny přetrvávající infekcí. Různé kombinace příznaků u nemocných long covidem lze vysvětlit právě tím, že se u nich může rozvinout různá kombinace těchto patologií současně. Proto je tak obtížné bez přesné znalosti patologie odhadnout léčbu na základě pouhé přítomnosti jednotlivých příznaků. Některé hypotézy však mohou vysvětlit, proč se příznaky týkají tolika různých systémů. Dysfunkční signalizace v mozku nebo autoimunitní proces mohou zasáhnout funkci téměř jakéhokoliv orgánu.
Zajímavá je podobnost nálezů jako je ME/CFS a POTS u long covidu s jinými virovými onemocněními. Znalosti o těchto onemocněních položily základ pro výzkum long covidu. Bylo by rozumné brát tyto znalosti v úvahu při výzkumu long covidu ve větší míře, něž dosud, a využívat kontrolních skupin s podobnými postinfekčními stavy.
Mezi konzistentní abnormální nálezy u ME/CFS patří snížená funkce NK buněk (přirozených zabíječů), vyčerpání a další abnormality T-buněk, mitochondriální dysfunkce a cévní a endoteliální abnormality, včetně deformovaných červených krvinek a sníženého objemu krve. Byly také pozorovány změny neurologických funkcí, včetně neurozánětu, sníženého průtoku krve mozkem, abnormalit mozkového kmene a zvýšené hladiny komorového laktátu, jakož i abnormální nálezy v oblasti očí a zraku. Reaktivované herpesviry (včetně EBV, HHV-6, HHV-7 a lidského cytomegaloviru) jsou rovněž spojovány s ME/CFS. Což jsou zároveň nálezy, které se objevují i při výzkumech long covidu.
Výzkumy zjistily korelaci příznaků long covidu se zvýšenou hladinou prozánětlivých cytokinů. U nemoci ME/CFS jsou hladiny některých převážně prozánětlivých cytokinů v prvních 2-3 letech nemoci rovněž zvýšené, ale postupem času klesají bez odpovídajícího poklesu příznaků. Předtím, než budeme hladinu cytokinů považovat za biomarker long covidu, je nutno zjistit, zda je tento vzorec cytokinů podobný s ME/CFS a nemá rovněž tendenci k poklesu.
Nedávné zprávy naznačují nízké hladiny kortizolu v krvi u pacientů s long covidem ve srovnání s kontrolními jedinci, a to po více než roce trvání příznaků. Nízké hladiny kortizolu byly již dříve dokumentovány u jedinců s ME/CFS. Nízká produkce kortizolu nadledvinami by měla být kompenzována zvýšenou produkcí adrenokortikotropního hormonu (ACTH) hypofýzou, což se však neprokázalo. Toto zjištění naznačuje dysfunkci osy hypotalamus-hypofýza-nadledviny. Což může být i důsledkem probíhajícího neurozánětlivého procesu.
Mezi další abnormality nalezené shodně u long covidu i ME/CFS patří nesnášenlivost fyzické zátěže, zhoršená spotřeba kyslíku, snížený anaerobní práh a abnormální metabolické profily, včetně změněného využití mastných kyselin a aminokyselin. To by mohly vysvětlit nálezy mitochondriální dysfunkce včetně ztráty mitochondriálního membránového potenciálu a možného dysfunkčního mitochondriálního metabolismu. Dysfunkční mitochondriálně závislý lipidový katabolismus odpovídá mitochondriální dysfunkci při nesnášenlivosti fyzické zátěže, redoxní nerovnováze a zhoršené extrakci kyslíku, které se u long covidu rovněž podobají nálezům u ME/CFS.
Studie zjistily endoteliální dysfunkci, abnormality mozkového krevního průtoku a metabolické změny (dokonce i u jedinců s long covidem, jimž příznaky POTS ustoupily), rozsáhlý neurozánět, reaktivaci herpesvirů, deformované červené krvinky a mnoho nálezů jak u long covidu, tak ME/CFS. Mikrosraženiny a hyperaktivované krevní destičky se vyskytují nejen u jedinců s long covidem, ale také u jedinců s ME/CFS.
Výzkum ME/CFS ukazuje na souvislosti mezi ME/CFS a premenstruační dysforickou poruchou, syndromem polycystických vaječníků, abnormalitami menstruačního cyklu, ovariálními cystami, časnou menopauzou a endometriózou. Těhotenství, změny po porodu, perimenopauza a výkyvy menstruačního cyklu ovlivňují ME/CFS a mají vliv na metabolické změny a změny imunitního systému. Souvislosti příznaků a menstruačního cyklu nacházíme i u long covidu.
Složení střevní mikrobioty je u pacientů s covid-19 významně změněno, přičemž dysbióza střevní mikrobioty je rovněž klíčovou součástí ME/CFS. Následky infekce na rovnováhu střevní mikrobioty nalezené u long covid pacientů tedy mohou přetrvat podobně jako u ME/CFS.
Jak se long covid diagnostikuje?
Long covid dnes objektivně diagnostikovat neumíme s stanovujeme jej v mnoha případech pouze na základě přítomnosti příznaků a pravděpodobného prodělání infekce covid-19. Běžně dostupné testy u long covidu zpravidla vykazují normální hodnoty. Stavy vyskytující se i mimo long covid, jako například dysautonomie nebo intolerance zátěže, sice testovací možnosti mají, nejsou ovšem široce rozšířené.
Symptomatická diagnostická kritéria mohou dobře sloužit pro identifikování pacientů pro studie původu symptomů, nejsou však dostatečně objektivními ukazateli odpovědi na léčbu. Prozatím se jako slibná ukazuje oblast výzkumu imunitních markerů. Pro jednoznačné identifikování všech long covidových stavů je však třeba připustit, že jejich biologickým souvislostem nerozumíme a je zde urgentní potřeba výzkumu biomarkerů.
Umíme long covid léčit?
Prozatím není potvrzená účinnost žádné léčebné strategie specificky na long covid. Aktuálně se využívá především režimových opatření založených na strategiích, které se ukázaly jako úspěšné u jiných podobných stavů. Jejich účinnost pro long covid je zatím podpořená pouze pilotními studiemi malého rozsahu a v mnoha případech nepřináší významné výsledky.
Výzkumy léčby long covidu mají dnes velmi široký rozptyl zaměření: na modulaci imunity, autoimunitu, na léky na bázi antihistaminik, antikoagulační léčbu, antivirotika, probiotika a využití tzv. aferézy (metoda filtrující krev pro odstranění potenciálních mikrosraženin nebo autoprotilátek). Některé z těchto léčebných postupů jsou velmi drahé. Potřebujeme proto více výzkumů, abychom cíleně mohli volit takovou terapii, která bude účinná.
To, že dnes o long covidu nevíme téměř nic specifického, neznamená, že nemáme možnosti, jak trpícím osobám pomoci. Vzhledem k nápadné podobnosti s dříve známými stavy není překvapivé, že již známé postupy mohou být užitečné i pro long covid. Dnes s úspěchem používáme standardní rehabilitační postupy určené pro pacienty zotavující se po pobytu na jednotce intenzivní péče i pro pacienty s long covid stavy. Efektivní se ukazují dokonce i u osob, které vůbec hospitalizovány nebyly, ale jejich infekce trvala dlouho, nebo pokud rekonvalescence postupuje pomalu.
Důležitá poznámka: Pro osoby s long covidem, které by potenciálně mohly mít ME/CFS a zažívají stavy ponámahového zhoršení, jsou režimy založené na aktivizaci a zvyšování kondice škodlivé a nemělo by jich být užíváno jako léčebného prostředku. Pozor je třeba dávat zejména proto, že proporčně budou problémy po těžkém průběhu covidu sice závažnější, ale méně časté- Neboť mnohem více long covid pacientů pochází ze skupiny s mírným covidem, která má tendenci ke vzniku potíží podobných ME/CFS. Jedna ze studií zjistila, že cvičení zhoršilo stav u 75 procent pacientů21 a zlepšení nastalo pouze u pouhého jednoho procenta.
Cvičení není tedy zdaleka možno nasadit jako univerzální prostředek pro zlepšení zdravotního stavu pacienta s long covidem. Zejména u pacientů, u nichž nebudou původcem potíží ve větší míře následky hospitalizace, respirační potíže a úbytek kondice, je třeba hledat jiné léčebné postupy. Ukazuje se, že v těchto případech bývají efektivní strategie, které jsou známé z komunity pacientů s ME/CFS či dysautonomií. Jedná se o léčebné postupy režimové (omezením škodlivých aktivit), dietní (zvýšený příjem soli pro POTS, eliminační dieta při gastrointestinálních potížích), symptomatické tlumící terapie (β-blokátory pro POTS, low-dose naltrexone pro tlumení neurozánětu, nitrožilní imunoglobulin pro imunitní dysfunkci) a doplňky stravy. Ze studií nemoci ME/CFS je známo několik slibných léčebných metod zaměřených na zlepšení funkce NK buněk, odstranění autoprotilátek (imunosupresiva), potlačení reaktivace herpesvirů (antivirotika), podpora mitochondrií (antioxidanty) a tvorby energie. Důležitá je i léčba komorbidních poruch (tachykardie, imunitní dysfunkce, imunosupresivní léčba).
Nejčastěji se uplatňuje strategie známá pod názvem pacing. Anglický výraz pacing doslova znamená udržovat tempo. Jedná se tedy svým způsobem o opak aktivizace, jejímž cílem je úroveň aktivit zvyšovat a aktivity povzbuzovat. U aktivizačních metod pracujeme s léčebným účinkem fyzické aktivity, u níž předpokládáme, že fyzický limit aktivity vznikl pouze následky již dále nepostupujícího (vyléčeného) onemocnění nebo ztráty kondice. Někdy hovoříme v tomto smyslu o budování „tolerance zátěže“, která je dočasně po nemoci snížená, ale dá se pravidelným tréninkem zvýšit.
Jiná situace nastává v případě „intolerance zátěže“ (pozor na drobný sémantický rozdíl), kdy naopak předpokládáme, že pozitivní vliv aktivity je omezen stále probíhajícím procesem rekonvalescence nebo onemocněním jako je long covid nebo přímo ME/CFS. Zvyšování aktivity nad určitý limit v tomto případě může brzdit rekonvalescenci nebo provokovat onemocnění. Proto je třeba praktikovat pacing, tedy udržovat aktivity v tolerované míře a nesnažit se je navyšovat, pokud to vyvolává zhoršení příznaků. Je třeba rozlišovat mezi příznaky onemocnění a přirozenou reakcí na fyzickou rehabilitaci. Pacing se nemusí týkat pouze fyzické aktivity, při neurologických příznacích může pomáhat i kognitivní pacing, tedy limitování mentální aktivity.
Nedostatky ve znalostech o long covidu a jejich příčiny
Nedostatek financování je samozřejmě významnou limitací pro robustní studium potřebné k tomu, abychom long covidu dostatečně porozuměli. Dalšími faktory, které mají vliv na přesnost výsledků studií a přístup k péči o long covid pacienty, jsou potíže s testováním a diagnostikováním infekce covid-19, misinformace o vlivech pandemie a všeobecný nedostatek povědomí o postvirových následcích.
Diagnostika long covidu závisí na diagnostice covidu-19
Společenská poptávka po vyšším financování pro urgentní řešení problému long covidu je podkopávána zkreslenou představou o jeho skutečné mohutnosti a dopadu na populaci. Dodnes nejsme schopni určit přesnou prevalenci long covidu. Na long covid zatím totiž nemáme diagnostický test a diagnostikujeme jej pouze na základě přítomnosti příznaků, které nejsou příliš specifické a vyskytují se v menší míře i v běžné populaci. Kromě prozatím ne příliš podložených obav ze zneužívání zdravotní či sociální péče se potýkáme hlavně s otázkou, jak odlišit konkrétně long covid od následků jiné infekce. Což je důsledek toho, že ani diagnostika covidu nebyla v průběhu pandemie vždy zcela jednoznačná.
PCR testy jsou sice nejlepší metodou testování covidu, ale stále vykazují falešně negativní výsledky, nejvíce u žen, dospívajících, mladších 40 let a těch s mírnou virovou naloží. Některé studie ukazují, že u dětí bylo opomenuto 52–90% případů22,23. V prvních vlnách covidu byly PCR špatně dostupné. Nedostatečná dostupnost testů vytváří bariéru zdravotní a sociální péče, protože mnoho long covid klinik přijímá pouze pacienty s pozitivním PCR. Přispívá také ke zkreslení výzkumných závěrů. Falešně covid negativní osoby, nebo takové, které unikly diagnostice, mohou být zahrnuty ve studiích do kontrolní skupiny jako „běžná populace“.
Podle CDC bylo do září 2022 reportováno pouze 25 procent případů24 covid-19, což se pravděpodobně zlepšilo s užitím domácích rychlotestů. V důsledku toho byla infekce laboratorně potvrzena většinou pouze hospitalizovaným pacientům. Ve sledované covid-19 skupině jsou s větší pravděpodobností muži s vysokou náloží viru, jejichž long covid profily se mohou lišit od těch ostatních. V obdobích nedostupnosti testů byly testy podávány na základě symptomů specifických pro covid-19, jako je ztráta čichu a chuti, horečka a respirační příznaky. Chybí nám tedy jasný přehled o mírných či asymptomatických infekcích, které jsou ale nejčastějšími spuštěči long covidu.
Krom toho si někteří lékaři a výzkumníci nejsou vědomi omezené užitečnosti testů na protilátky pro potvrzení předchozí infekce. 22-36 % osob nakažených infekcí SARS-CoV-2 si protilátky nevytvoří a mnoho dalších je ztrácí v průběhu života35, 26, 27. Zpětně zjistit, zda osoba covid nikdy neprodělala, bylo možné pomocí protilátek pouze před zahájením očkování. I v tomto případě však s nedostatečnou přesností. Existují velké rozdíly v tvorbě protilátek, sérokonverzi a hladinách titru protilátek u obou pohlaví, přičemž u žen je menší pravděpodobnost sérokonverze a celkově nižší hladina protilátek, což ovlivňuje i slábnutí protilátek po očkování. Jak nesérokonverze, tak séroreverze jsou častější u žen, dětí a jedinců s mírnou infekcí.
Mylná představa, že každý si vytváří a uchovává protilátky proti SARS-CoV-2, je v rozporu s evidencí. Přesto mnoho lékařů a výzkumníků používá testy na protilátky k zařazení nebo vyloučení pacientů z kontrolních skupin. Protože nízká nebo žádná hodnota protilátek by mohla souviset i s patologií long covidu, zařazení jen klinicky diagnostikované kohorty by výzkum následků covidu jen posílilo.
Rozšířený nedostatek znalostí a misinformace o postinfekčních onemocněních
Long covid není první onemocnění svého druhu a neměl by být pro vědce ani lékaře nečekaným překvapením. Dnes díky rozsáhlým výzkumům víme i o dalších onemocněních, které se často objevují po prodělání virové nákazy. Jelikož jsou tyto stavy zatím málo probádané, mnohdy se vůbec nevyskytují v medicínských edukačních plánech a doporučených postupech, nebo tyto postupy nejsou dostatečně podrobné či pokulhává jejich aktualizace na základě nových objevů.
V současnosti rozeznáváme jako specifické stavy se specifickými znaky a zacházením a závažným průběhem zejména ME/CFS a dysautonomii (a v jejím rámci specifické poruchy jako ortostatická hypertenze nebo POTS), avšak také fibromyalgii (jako typ chronické rozšířené bolesti). Všechny mají dnes i vlastní diagnózy v mezinárodní klasifikaci nemocí. Nedokonalý systém kódování těchto diagnóz nebo jeho nepřesná interpretace ztěžuje jejich dokumentaci i v případě, že je lékař umí správně diagnostikovat. Důsledkem toho údaje o tom, že pacient trpí některou z těchto diagnóz, v elektronických zdravotních záznamech často chybí.
Všeobecně rozšířená neznalost těchto méně probádaných onemocnění je patrně způsobena tím, že nejsou komplexně vyučovány na lékařských fakultách. Lékaři je proto ne vždy umí dobře rozpoznat. Bohužel se často stává, že se místo nich pacientům mylně diagnostikují duševní poruchy. Čtyři z pěti pacientů s POTS obdrží diagnózu psychiatrického nebo psychologického onemocnění, přičemž pouze u 37 % pacientů přetrvává duševní porucha v záznamech i po stanovení diagnózy POTS28.
Mechanistické a fenotypové charakteristiky long covidu na první pohled připomínají právě tato onemocnění, vyskytující se typicky po infekcích. Vlivem nedostatečné edukace obvykle neoddělujeme jejich projevy od ostatních neprobádaných stavů, které by mohly být typické jen pro long covid. Tím se připravujeme o výhodu využití předchozích znalostí o jiných postinfekčních stavech pro práci s pacienty s long covidem ve výzkumu i klinické praxi. Mnoho poskytovatelů péče a výzkumníků nemá povědomí o symptomatických testovacích možnostech a diagnostických doporučeních pro ME/CFS nebo dysautonomii. Ty se přitom ukázaly užitečné i pro stavy po covidu. Výzkumné biomarkery již dříve známých stavů mohou inspirovat výzkum long covidu, zabránit ukvapeným závěrům či procházení slepých uliček.
Krom otázky, kdo má long covid, bychom mohli označit za nezodpovězenou i otázku: jaký long covid máš na mysli? Následné stavy po covidu se pacient od pacienta značně liší, proto i výzkumné hypotézy se rozletěly do různých směrů (dvěma hlavními jsou působnost viru a působnost imunity) což naznačuje, že nemáme co dočinění pouze s jedním homogenním onemocněním. Podobnost s jinými postvirovými stavy, zejména ME/CFS, vzbuzuje otázku, zda není long covid pouze specifickým názvem pro jinak již dříve známé diagnózy. Nejasnosti se týkají ovšem pouze příznaků a stavů, jejichž původ nejde určit, tedy nikoliv stavů po hospitalizaci na JIP a poškození orgánů, které lze potvrdit objektivními důkazy. Prvotní výzkumy naznačují, že nelze všechny stavy po covidu zcela srovnat se stavy již známými.
Zásadní chyby v interpretaci výzkumu long covidu
Názor, že původně mírné případy covid-19, které jsou obecně definovány jako případy nevyžadující v akutní fázi hospitalizaci, nebudou mít dlouhodobé následky, zavedl výzkum pouze jedním směrem. Tzv. mírné případy ovšem také vedou k long covidu. Tento má však často jinou biologickou podstatu, než jakou působí akutní závažná forma covidu-19. Výzkum long covidu často nevychází z dosud známých zjištění spojených s dříve objevenými postinfekčními stavy, proto má tendenci opakovat staré již vyvrácené hypotézy.
Výzkumníci, kteří nejsou obeznámeni s ME/CFS a dysautonomií, často nevědí, že mají při testování duševního zdraví používat specifické validované nástroje. Škály úzkosti často zahrnují autonomní příznaky, jako je tachykardie, a škály deprese často zahrnují příznaky, jako je únava, což v obou případech nadhodnocuje u jmenovaných nemocí prevalenci duševních poruch.
Navíc výzkumné studie a anamnézy long covidu mají tendenci dokumentovat pouze rizikové faktory pro těžké akutní onemocnění covid-19. Rizikové faktory pro ME/CFS a dysautonomii jsou ale odlišné (jsou to například již zmíněné poruchy pojivové tkáně, jako je Ehlers-Danlosův syndrom, či předchozí onemocnění, jako je infekční mononukleóza a syndrom aktivace žírných buněk). Prostředky na výzkum se tak vydávají neefektivně.
Vzhledem k tomu, že neexistují ověřené možnosti léčby všech long covid stavů, provádějí pacienti i lékaři individuální experimenty. Tím se duplikuje úsilí obou skupin, aniž by z něj vzešly zobecnitelné poznatky. Tento přístup představuje pro pacienty nepřiměřená rizika.
Výzkumná komunita udělala ve svém úsilí o léčbu ME/CFS zásadní chyby, k jejichž nápravě se přistupuje jen velmi pomalu. Někteří lékaři, nedostatečně vzdělaní v etiologii a patofyziologii tohoto onemocnění, stále radí pacientům, aby prováděli škodlivé terapie, jako je cvičební s postupným zvyšováním zátěže (Graded Excercise Therapy) a kognitivně-behaviorální terapie, a to navzdory újmě, kterou intervence způsobují a navzdory skutečnosti, že se nyní ve všech oficiálních doporučených postupech jako kurativní léčba výslovně nedoporučují.
Terapie jsou založeny na zásadně mylném předpokladu, že za symptomy nestojí žádná významná nebo zhoršující se patologie. Výzkumy tento předpoklad dnes již spolehlivě vyvrátily průkazem abnormalit dokladujících zhoršení metabolických funkcí po fyzické aktivitě. Při přezkoumání britským úřadem pro zdravotní péči bylo zjištěno, že důkazní podklady účinnosti těchto terapií jsou nízké kvality. Soustředí se pouze na menší část symptomů a nezahrnují definiční znak ME/CFS, tedy fenomén intolerance námahy. V tomto stadiu vědění tedy nemůžeme doložit dostatečně robustní evidencí, že jsou léčebné metody nejen účinné, ale také bezpečné pro pacienty s ME/CFS a osoby s long covidem pociťující intoleranci námahy.
Co je třeba udělat pro znormalizování péče o long covid?
Solidní koncepce studií a sdílení znalostí musí být prioritou jak financujících institucí, tak lékařů a výzkumníků. Je velmi důležité, aby byl výzkum reprezentativní nebo zahrnoval vysoké množství účastníků pro zabránění předpojatosti. Ve výzkumu long covidu socioekonomicky privilegovaní respondenti reprezentují dominantní většinu. Lékařský výzkum v minulosti nedostatečně zastupoval marginalizované skupiny obyvatel populace jako komunity s nízkými příjmy, barevné a LGBTQ+. Přitom v těchto populacích se vyskytuje covid a long covid ve vysoké míře. Výzkumní pracovníci si musí vybudovali důvěru v těchto komunitách a provádět kulturně kompetentní studie.
Vzhledem k tomu, že u části pacientů dojde v průběhu času ke zlepšení a u jiných se příznaky objevují epizodicky, je třeba dbát na to, aby byla do plánu studie zahrnuta možnost samovolného vymizení příznaků nebo jejich fluktuace. A také na to, aby zlepšení nebylo přisuzováno konkrétní příčině bez řádného modelování. Je známo, že mezi druhým a třetím rokem onemocnění ME/CFS dochází k vyčerpání imunitního systému, přičemž výsledky testů na cytokiny se u pacientů, kteří byli nemocní kratší dobu (méně než 2 roky), liší od těch, kteří byli nemocní déle. Z tohoto důvodu by studie měly provádět dílčí analýzy na základě délky trvání nemoci.
K hodnocení všech pacientů s následky po covidu se používají stejné typy testů. A to i přes dostatečně známou skutečnost, že základní testy, jako jsou D-dimery, C-reaktivní protein (CRP), testy na antinukleární protilátky a kompletní krevní obraz, mají u pacientů s long covidem po mírnějším průběhu onemocnění covid-19 často normální výsledky. Místo nich by měly být upřednostňovány testy, které u pacientů s ME/CFS a dysautonomií vracejí abnormální výsledky, jako jsou testy na celkový imunoglobulin, funkci NK buněk, vyšetření na nakloněném stole nebo NASA lean test, čtyřbodový test na slinný kortizol, panely reaktivovaných herpesvirů, biopsie neuropatie tenkých vláken a testy hledající abnormální perfuzi mozku.
Pro přípravu příští generace zdravotníků a výzkumných pracovníků musí lékařské fakulty zlepšit výuku o pandemiích, virech a nemocech vyvolaných infekcí, jako je long covid a ME/CFS. Od roku 2013 pouze 6 % lékařských fakult plně pokrývá ME/CFS v oblastech léčby, výzkumu a učebních osnov, což vytváří bariéry přesné diagnostiky, výzkumu a léčby. Hodnocení lékařské způsobilosti by mělo zahrnovat i znalosti těchto nemocí.
Je třeba do vědomostí a výzkumu long covidu zahrnout stávající poznatky o dysautonomii a dalších virových stavech. Z hlediska konzistence výzkumu by bylo vhodné zkoumat různé typy long covidových potíží v rámci oddělených kohort s respektováním diagnostiky ME/CFS či dysautonomie. Do srovnávacích skupin při výzkumu long covidu by měly být zařazeny osoby, u nichž se ME/CFS a další postinfekční onemocnění rozvinula v důsledku jiného spouštěče než SARS-CoV-2.
Vzhledem k tomu, že výzkum ME/CFS a dysautonomie není v celé biomedicínské oblasti příliš známý, měli by bádání o long covidu vést odborníci z těchto oblastí, aby navázali na stávající poznatky a vytvořili nové diagnostické a zobrazovací nástroje. To by pomohlo nejen long covidu jako takovému, ale překryvy s long covidem by mohly objasnit dosud málo prozkoumané souvislosti s onemocněním pojivové tkáně nebo syndromem aktivace žírných buněk či s jinými zánětlivými stavy, jako je endometrióza.
Je velmi důležité, aby se komunity pacientů smysluplně zapojily do výzkumu a klinických studií long covidu. Znalosti těch, kteří nemoc prožívají, jsou zásadní pro určení správného designu studie a klíčových výzkumných otázek, což zvyšuje rychlost a směr výzkumu. Aby se lidem s long covidem a postvirovými onemocněními dostalo adekvátní péče již nyní, musí odborné společnosti a vládní agentury vzdělávat pracovníky ve zdravotnictví a výzkumu o nejaktuálnějším vývoji poznání, včetně historie a současných osvědčených postupů, aby se neopakovaly chyby z minulosti, které zhoršily prognózu pacientů. Kromě toho potřebujeme i komunikační kampaň pro veřejnost, informující o rizicích a průběhu long covidu a dobré praxi péče o osoby jím trpící.
V neposlední řadě potřebujeme financování, které podpoří výzkum long covidu a umožní všem bez rozdílu přístup k odpovídající zdravotní a sociální péči. Například v USA by vytvoření národního institutu pro komplexní chronická onemocnění v rámci NIH bylo velkým přínosem pro zajištění trvalého mechanismu financování a robustního výzkumného programu. Dále je třeba vytvořit a financovat centra excelence, která by poskytovala inkluzivní, historicky poučenou a kulturně kompetentní péči a zároveň prováděla výzkum a poskytovala lékařské vzdělávání poskytovatelům primární péče. Kromě toho výzkum a klinická péče jsou spojené nádoby. Je zásadní prosazovat politiky, které se zabývají jak sociálními determinantami zdraví, tak sociální podporou, která je pro osoby se zdravotním postižením nezbytná.
Studie přináší neradostný až alarmující závěr
Přestože výzkum long covidu nabírá na síle, stávající poznatky zatím ke zlepšení stavu pacientů příliš nepřispěly. Současné diagnostické a léčebné možnosti long covidu nedostačují. Je třeba upřednostnit klinické studie, které se zabývají hypotézami patologie long covidu. Pro posílení dlouhodobého výzkumu covidu-19 musí budoucí studie zohlednit předsudky a problémy s testováním na virus SARS-CoV-2, vycházet z výzkumu zaměřeného na postvirové stavy, zahrnovat marginalizované skupiny obyvatel a smysluplně zapojit pacienty do celého výzkumného procesu.
Napsala: Ing. Lenka Goldšmídová
Na základě studie publikované v časopise Nature shrnující dosavadní poznatky o long covidu:
Zdroje odkazované v textu:
1
Davis, H.E., McCorkell, L., Vogel, J.M. et al. Long COVID: major findings, mechanisms and recommendations. NatRevMicrobiol (2023).
https://doi.org/10.1038/s41579-022-00846-2
2
Tran, V.-T., Porcher, R., Pane, I. &Ravaud, P. Course of post COVID-19 disease symptoms over time in the ComPaRe long COVID prospective e-cohort. Nat. Commun. 13, 1812 (2022).
https://www.nature.com/articles/s41467-022-29513-z
3
Bull-Otterson, L. Post–COVID conditions among adult COVID-19 survivors aged 18–64 and ≥65 years — United States, March 2020–November 2021. MMWR Morb. Mortal. WklyRep. 71, 713 (2022).
http://dx.doi.org/10.15585/mmwr.mm7121e1
4
Ceban, F. et al. Fatigue and cognitive impairment in post-COVID-19 syndrome: a systematic review and meta-analysis. Brain Behav. Immun. 101, 93–135 (2022).
https://doi.org/10.1016/j.bbi.2021.12.020
5
Apple, A. C. et al. Risk factors and abnormal cerebrospinal fluid associate with cognitive symptom saftermild COVID-19. Ann. Clin. TranslNeurol. 9, 221–226 (2022).
https://onlinelibrary.wiley.com/doi/10.1002/acn3.51498
6
Al-Aly, Z., Bowe, B. &Xie, Y. Long COVID after breakthrough SARS-CoV-2 infection. Nat. Med.
https://doi.org/10.1038/s41591-022-01840-0 (2022).
7
Ayoubkhani, D. et al. Risk of Long Covid in people infected with SARS-CoV-2 after two doses of a COVID-19 vaccine: community-based, matched cohort study. Preprint at medRxiv(2022).
https://doi.org/10.1101/2022.02.23.22271388
8
Tsuchida, T. et al. Relationship between changes in symptoms and antibody titers after a single vaccination in patients with Long COVID. J. Med. Virol. 94, 3416–3420 (2022).
https://onlinelibrary.wiley.com/doi/epdf/10.1002/jmv.27689
9
Littlefield, K. M. et al. SARS-CoV-2-specific T cells associate with inflammation and reduced lung function in pulmonary post-acute sequalae of SARS-CoV-2. PLOS Pathog. 18, e1010359 (2022).
https://journals.plos.org/plospathogens/article?id=10.1371/journal.ppat.1010359
10
Davis, H. E. et al. Characterizing long COVID in an international cohort: 7 months of symptoms and their impact. eClinicalMedicine 38, 101019 (2021).
https://www.thelancet.com/journals/eclinm/article/PIIS2589-5370(21)00299-6/fulltext
11
Puntmann, V. O. et al. Outcomes of cardiovascular magnetic resonance imaging in patients recently recoveredf rom coronavirus disease 2019 (COVID-19). JAMA Cardiol 5, 1265–1273 (2020).
https://jamanetwork.com/journals/jamacardiology/fullarticle/2768916
12
Roca-Fernández, A. et al. Cardiac impairment in Long Covid 1-year post-SARS-CoV-2 infection. Eur. Heart J. 43, ehac544.219 (2022).
https://academic.oup.com/eurheartj/article/43/Supplement_2/ehac544.219/6744392
13
Dennis, A. et al. Multiorgan impairment in low-risk individuals with post-COVID-19 syndrome: a prospective, community-based study. BMJ Open 11, e048391 (2021).
https://bmjopen.bmj.com/content/11/3/e048391
14
Dennis A, Cuthbertson DJ, Wootton D, et al. Multi-organ impairment and long COVID: a 1-year prospective, longitudinal cohort study. Journal of the Royal Society of Medicine. 2023;116(3):97-112. doi:10.1177/01410768231154703
https://journals.sagepub.com/doi/10.1177/01410768231154703
15
Natarajan, A. et al. Gastrointestinal symptoms and fecal shedding of SARS-CoV-2 RNA suggest prolonged gastrointestinal infection. Med 3, 371–387.e9 (2022).
https://www.cell.com/med/fulltext/S2666-6340(22)00167-2
16
Committee on the Diagnostic Criteria for Myalgic Encephalomyelitis/Chronic Fatigue Syndrome, Board on the Health of Select Populations, & Institute of Medicine. Beyond Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: Redefining an Illness (National Academies Press, 2015).
17
Bateman, L. et al. Myalgic encephalomyelitis/chronic fatigue syndrome: essentials of diagnosis and management. Mayo Clin. Proc. 96, 2861–2878 (2021).
https://www.mayoclinicproceedings.org/article/S0025-6196(21)00513-9/fulltext
18
Lam, M. H.-B. et al. Mental morbidities and chronic fatigue in severe acute respiratory syndrome survivors: long-term follow-up. Arch. Intern. Med. 169, 2142–2147 (2009).
https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/415378
19
Twomey, R. et al. Chronic fatigue and post exertional malaise in people living with Long COVID: an observational study. Phys. Ther. 102, pzac005 (2022).
https://academic.oup.com/ptj/article/102/4/pzac005/6506311
20
Larsen, N. W. et al. Characterization of autonomic symptom burden in long COVID: a global survey of 2,314 adults. Front. Neurol. 13, 1012668 (2022).
https://www.frontiersin.org/articles/10.3389/fneur.2022.1012668/full
21
Wright, J., Astill, S. L. &Sivan, M. The relationship between physical activity and Long COVID: a cross-sectional study. Int. J. Environ. Res. Public Health 19, 5093 (2022).
https://www.mdpi.com/1660-4601/19/9/5093
22
Dattner, I. Et al. The role ofchildren in the spread of COVID-19: using household data from Bnei Brak, Israel, to estimate the relative susceptibility and infectivity of children. PLoSComput. Biol. 17, e1008559 (2021).
https://journals.plos.org/ploscompbiol/article?id=10.1371/journal.pcbi.1008559
23
Langeland, N. &Cox, R. J. Are low SARS-CoV-2 viralloads in infected children missed by RT-PCR testing? Lancet Reg. Health Eur. 5, 100138 (2021).
https://www.sciencedirect.com/science/article/pii/S2666776221001150
24
CDC. Estimated COVID-19 burden. Centers for Disease Control and Prevention (2020).
https://www.cdc.gov/coronavirus/2019-ncov/cases-updates/burden.html
25
Van Elslande, J. et al. Longitudinal follow-up of IgG anti-nucleocapsid antibodies in SARS-CoV-2 infected patients up to eight months after infection. J. Clin. Virol. 136, 104765 (2021).
https://www.sciencedirect.com/science/article/pii/S1386653221000329
26
Liu, W. et al. Predictors of nonseroconversion after SARS-CoV-2 infection. Emerg. Infect. Dis. 27, 2454–2458 (2021).
https://wwwnc.cdc.gov/eid/article/27/9/21-1042_article
27
Toh, Z. Q. et al. Comparison of seroconversion in children and adults with mild COVID-19. JAMA Netw. Open 5, e221313 (2022).
https://jamanetwork.com/journals/jamanetworkopen/fullarticle/2789845
28
Shaw, B. H. et al. The face of postural tachycardia syndrome – insights from a large cross‐sectional online community‐based survey. J. Intern. Med. 286, 438–448 (2019).
